Mindestens 50.000 Menschen leiden in der Bundesrepublik Deutschland an einer chronischen entzündlichen Darmerkrankung – jeweils die
Hälfte an Colitis ulcerosa bzw. Morbus CROHN, wobei die Zahl der CROHN-Patienten zunimmt. Die Ätiologie der auf den Dickdarm beschränkten
und in Schüben verlaufenden Colitis ulcerosa und des zum Befall aller Darmabschnitte neigenden Morbus CROHN bleibt auch heute noch weitgehend
ungeklärt. Mikrobielle und andere exogene Faktoren sollen bei genetisch disponierten (vulnerablen) Personen zur Pathogenese beitragen.
Insbesondere schwere Verlaufsformen sind häufig mit extraintestinalen Symptomen wie Pankreatitis, Arthritis, Vaskulitis (Erythema nodosum, Pyodermien), Peri-
myokarditis, Alveolitis und Lungenfibrose sowie Augenveränderungen verbunden. Auch thromboembolische Veränderungen, autoimmun-
hämolytische Anämie und Amyloidosen kommen vor.9
Mit symptomatischer Therapie lassen sich Remissionen herbeiführen und Rückfälle vermeiden. Die Zeiten, in denen lediglich Aminosalizylate und
Glukokortikoide zur Verfügung standen, sind vorbei. Heute erweitern Immunsuppressiva, Metronidazol (CLONT u.a.) und andere Wirkstoffe die
Behandlungsmöglichkeiten – auch wenn sie als Reservetherapeutika wegen häufiger bzw. schwerwiegender Störwirkungen lediglich sonst
therapieresistenten Erkrankungen vorbehalten bleiben.1
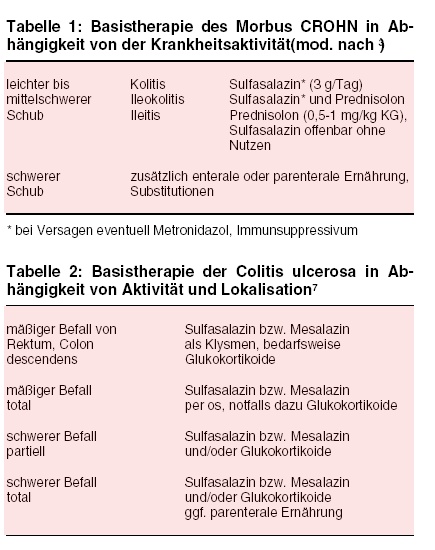
Der Nutzen des Standardtherapeutikums Sulfasalazin (AZULFIDINE, COLO-PLEON) für die Behandlung von Patienten mit Morbus CROHN (s. Tabelle
1) und aktiver Colitis ulcerosa (s. Tabelle 2) sowie zur Verhütung von Rezidiven bei Colitis ulcerosa ist durch klinische Studien belegt. Sind lediglich Abschnitte
des Dünndarms betroffen, verspricht dieses Pharmakon weniger Erfolg. Zur Behandlung der auf Rektum und Colon descendens beschränkten Colitis
ulcerosa eignen sich besonders Sulfasalazin-Klysmen. Allerdings setzen häufige bzw. schwerwiegende unerwünschte Wirkungen der Anwendbarkeit
Grenzen: Methämoglobinbildung, Hämolyse, makrozytäre Anämie, Agranulozytose, Thrombozytopenie, Lungenveränderungen wie
fibrosierende Alveolitis und Asthma bronchiale, Neuropathien wie Geschmacksstörungen und Halluzinationen, ferner Hepatitis mit und ohne Cholestase,
Beeinträchtigung der männlichen Fertilität u.a.
Sulfasalazin wird bakteriell im terminalen Ileum und im Kolon in das Sulfonamid Sulfapyridin und 5-Aminosalizylsäure (= Mesalazin, CLAVERSAL,
SALOFALK) gespalten. Das Sulfonamid, dem die Mehrzahl der Störeffekte angelastet wird, dient dabei im wesentlichen als Vehikel zur Freisetzung von
Mesalazin in distalen Darmabschnitten. Dies wird bei Mesalazin durch Absorptions-verzögernde Polymer-Umhüllungen erreicht oder durch Verdoppelung
des Moleküls über eine Azobrücke zum Olsalazin (DIPENTUM), das durch Darmbakterien in 2 Moleküle Mesalazin gespalten wird.
Bei etwa gleicher Wirksamkeit wie Sulfasalazin besitzt Mesalazin ein geringeres Potential von Störeffekten. Perimyokarditis und Pankreatitis werden aber auch
unter Mesalazin beschrieben. Etwa 80-90% der Patienten, die auf Sulfasalazin allergisch reagieren, vertragen Mesalazin.1 Bei guter Verträglichkeit von
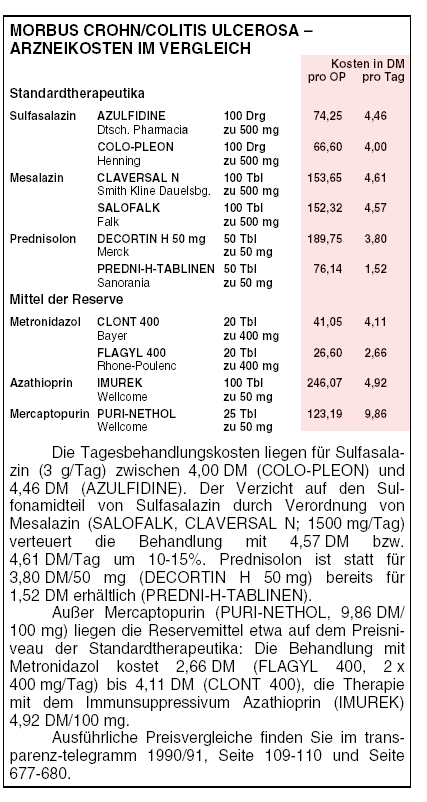
Sulfasalazin besteht kein Grund, Patienten auf das teurere Mesalazin (siehe Kasten: Therapiekosten im Vergleich) umzustellen, da das Wirkprinzip das gleiche
ist.2
Seit ihrer Einführung in die klinische Medizin Mitte der 40er Jahre gehören Glukokortikoide zu den Eckpfeilern der Behandlung entzündlicher
Darmerkrankungen. Topische Kortikoide wirken bei Patienten mit distaler Kolitis, während Prednisolon (DECORTIN H, SCHERISOLON u.a.) oder andere
Kortikoide per os gegen milde bis mäßig aktive Colitis ulcerosa und Morbus CROHN wirksam sind. Sie eignen sich jedoch nicht zur Erhaltungstherapie in
der Remission. Klysmen haben vor allem bei perianalen Läsionen den Nachteil, daß sie von den Patienten nur schlecht gehalten werden
können.3 Die Langzeitanwendung topischer Kortikoide kann jedoch mit den gleichen chronischen Störwirkungen einhergehen wie die
systemische Gabe. Die Suche richtet sich daher auf Wirkstoffe mit geringer systemischer Aktivität durch ausgeprägten First-pass-Metabolismus im Blut und
in der Leber.
Aus Asthma-Aerosolen bekannte Kortikoide wie Beclomethasondipropionat oder Budesonid wirken in Rektalzubereitungen mindestens ebensogut wie Prednisolon
(RECTODELT Suppositorien u.a.), jedoch beeinflussen sie die endogene Regulation der Kortisolsekretion geringer. Als nützlich erwies sich auch das
hierzulande nur für Nasensprays verwendete Tixocortolpivalat im Vergleich mit Hydrocortison (z.B. COLIFOAM Rektalschaum) bei Patienten mit aktiver distaler
Colitis ulcerosa. Übelkeit, Flüssigkeitsretention und Effekte auf Blutparameter traten in einer Vergleichsstudie nur unter Hydrocortison, anale Reizungen nur
unter der Tixocortol-Verbindung auf.1
Rektalzubereitungen der genannten neuen Kortikoide sind bislang in der Bundesrepublik Deutschland nicht erhältlich. Werden Wirksamkeit und
Verträglichkeit durch weitere Plazebo-kontrollierte Studien bestätigt, können sie Standardkortikoide wie Hydrocortison und Prednisolon ersetzen. Die
Firma Astra (Schweden) strebt eine Zulassung für Budesonid-Rektalzubereitungen an, ohne jedoch konkrete Einführungsdaten nennen zu
können.8
Die frühe parenterale Gabe von Kortikoiden oder Corticotropin (ACTH; ACETHROPAN u.a.) ist für manche Kranke mit fulminanter Kolitis
lebensrettend. Für Patienten mit erstmaliger schwerer oder fulminanter Colitis ulcerosa ohne Vorbehandlung mit Kortikoiden wird hochdosiertes Corticotropin (120
E über 24 Std. i.v.) als Mittel der Wahl empfohlen, bei Kortikoid-vorbehandelten Patienten Kortikoide i.v. wie 300 mg Hydrocortison oder 60 mg Prednisolon
über 24 Std.1
Für Personen mit milder bis mäßig schwerer CROHN-Colitis oder Ileocolitis, die Sulfasalazin nicht vertragen oder nicht darauf ansprechen, kommt das
Trichomonaden- und Amöbenruhr-Mittel Metronidazol (CLONT, FLAGYL u.a.) in Tagesdosen bis zu 1,5 g in Betracht. Bleibt ein Erfolg innerhalb von 4-8
Wochen aus, ist das Antibiotikum abzusetzen. Spricht der Patient auf die Behandlung an, empfiehlt sich nach 3-4 Monaten ein Ausschleichversuch. Trotz der
Bedenken über die mögliche Kanzerogenität und Teratogenität von Metronidazol (vgl. a-t 3 [1989], 33) läßt sich dessen
Anwendung bei CROHN-Patienten mit sonst auswegloser Behandlungsperspektive rechtfertigen. Unklar bleibt, ob Metronidazol als Adjuvans zu anderen
Therapieformen des Morbus CROHN oder zur Erhaltung einer Remission geeignet ist. Zur Behandlung der Colitis ulcerosa gilt Metronidazol topisch und per os sowie
als Adjuvans zu Kortikosteroiden als unwirksam.1
Ist eine CROHN-Erkrankung refraktär gegen Sulfasalazin, Kortikoide und Metronidazol, bleibt ein Behandlungsversuch mit dem Immunsuppressivum
Azathioprin (IMUREK), dem Alkylans Cyclophosphamid (ENDOXAN u.a.) oder dem Antimetaboliten Mercaptopurin (PURI-NETHOL). Diese
sollen besonders nützlich sein zur Behandlung von Patienten mit Fisteln, von steroidabhängigen CROHN-Kranken sowie solchen, deren Erkrankung nach
einem medikamentösen Behandlungszyklus oder nach chirurgischer Resektion rasch rezidiviert. Der Nutzen dieser Mittel bei Patienten mit Colitis ulcerosa bleibt
zu klären. Die durch einen einjährigen Zyklus mit Azathioprin bzw. Mercaptopurin erzielte Remission hält bei 80-90% der Patienten mindestens 1 Jahr
an. Unerwünschte Wirkungen wie Lymphome, lebensbedrohende Leukopenie, Pankreatitis, Hepatitis u.a. sind als Therapiefolge möglich. Zur Besserung
der Verträglichkeit wird eine initiale Tagesdosis von 50 mg empfohlen. Bei unzureichendem Ansprechen kann bis auf täglich 1,5 mg/kg
Körpergewicht erhöht werden. Häufige Blutkontrollen sind notwendig.
Das Immunsuppressivum Ciclosporin (SANDIMMUN) wirkte in kleinen Studien bei einigen Patienten rasch symptomlindernd, wobei bald nach dem Absetzen
mit einem Rezidiv gerechnet werden muß. Wegen der noch geringen Erfahrungen und des großen Potentials unerwünschter Wirkungen (vgl.
transparenz-telegramm 1990/91, Seite 1385) bleibt Ciclosporin kontrollierten Studien vorbehalten. In einer Studie bestand bei 30% der Patienten mit sonst
therapieresistentem Morbus CROHN eine partielle oder vollständige Malabsorption für Ciclosporin.4 Zu prüfen bleibt die Rolle des
Immunsuppressivums für die Initialbehandlung von Patienten mit refraktärem Morbus CROHN, um die Zeit bis zum Wirkungseintritt
"langsamerer" Substanzen wie Azathioprin oder Methotrexat überbrücken zu helfen.5
Weitere Wirkstoffe, die nach vorläufigen und zum Teil widersprüchlichen Mitteilungen zur Behandlung entzündlicher Darmerkrankungen
nützlich sein könnten, sind allenfalls der Prüfung in Plazebo-kontrollierten Studien vorbehalten, nicht jedoch der Routinetherapie. Hierzu
gehören Rektalzubereitungen mit Cromoglizinsäure (vgl. a-t 10 [1986], 102) und Sucralfat sowie Clonidin (CATAPRESAN u.a.), Chloroquin (RESOCHIN
u.a.) und Eicosapentaensäure (Fischöl) per os, Methotrexat (METHOTREXAT R.P. u.a.) i.m., die Tuberkulosemittel Streptomycin (STREPTOTHENAT)
plus Rifabutin, ferner Interferon, Levamisol, D-Penicillamin (METALCAPTASE, TROLOVOL), Orgotein (PEROXINORM) und 5-Lipoxygenase-
Hemmstoffe.1,6
Verschiedene diätetische Maßnahmen erwiesen sich in kontrollierten Studien als mehr oder minder nutzlos. Beim gegenwärtigen
Kenntnisstand erscheint es somit nicht sinnvoll, einen durch seine Erkrankung schon stark beeinträchtigten Chronischkranken zusätzlich mit
diätetischen Restriktionen zu belasten. Individuelle Unverträglichkeiten (z.B. bei Laktasemangel) sind jedoch zu beachten. Schlackenreiche Kost
gefährdet Patienten mit Morbus CROHN, wenn Stenosen bestehen.7 Eine möglichst abwechslungsreiche, schmackhafte Kost soll die
Gewichtsreduktion in Grenzen halten. Im akuten Schub der Erkrankung können spezielle Diäten (Formeldiäten, enterale oder parenterale
Ernährung), vor allem zur Therapie von Mangelzuständen notwendig werden.3
Leidet ein Patient unter Ängstlichkeit, starker Depressivität, Stimmungslabilität oder emotionaler Unreife, kann zusätzlich zur
medikamentösen Therapie eine internistisch-psychotherapeutische Betreuung ratsam sein.3
Bringt eine adäquate medikamentöse Therapie keinen eindeutigen Erfolg, sind – besonders bei fulminantem Verlauf – chirurgische
Maßnahmen zu erwägen. Während eine Colitis ulcerosa durch Proktokolektomie heilbar ist, läßt sich ein Morbus CROHN durch
operative Intervention nicht heilen. Ein sparsamer Eingriff, der nicht die Entfernung aller entzündlichen Darmabschnitte anstrebt, vermag jedoch mit
anschließender Behandlung mit Sulfasalazin die Rezidivrate gering zu halten.3,7 Bei AIDS-Kranken werden Spontanbesserungen der CROHN'schen
Erkrankung beobachtet.10
FAZIT: Das kurzwirkende i.v.-Hypnotikum Propofol (DISOPRIVAN) eignet sich zur Einleitung und Aufrechterhaltung der Narkose. Vor allem schnelles und
vergleichsweise angenehmes Wiedererlangen des Bewußtseins ist ein Pluspunkt. Eine Stunde nach dem Eingriff besteht kein Unterschied mehr zu
bewährten Injektionsnarkotika – und so rasch sollten Patienten nach ambulanten Eingriffen nicht aus ärztlicher Obhut entlassen werden. Schmerzen
bei der Injektion und unerwünschte kardiovaskuläre Effekte begrenzen bisweilen die Anwendung der vergleichsweise teuren Neuerung.

|



