Das Behandlungskonzept für die rheumatoide Arthritis (früher: primär chronische Polyarthritis) unterliegt einem Wandel. Möglichst
frühzeitige Anwendung von Basisantirheumatika einschließlich Methotrexat (LANTAREL u.a.) löst das sogenannte Pyramidenschema ab, das stark
wirksame Mittel erst nach Versagen schwächerer vorsah.
Die rheumatoide Arthritis trifft etwa 1% der Bevölkerung, dreimal mehr Frauen als Männer. Aus unbekannter Ursache entzündet sich die
Innenauskleidung der Gelenke (Synovitis). Die anhaltende Entzündung, die auch auf Schleimbeutel und Sehnen übergreifen kann, zerstört Knorpel
und Knochen.
Die Behandlung soll Beschwerden lindern, Fortschreiten der Gelenkschäden verhindern oder verzögern und die Gelenkfunktion möglichst erhalten.
Remission lässt sich in der Regel nicht erzielen.
KLINISCHES BILD: 80% erkranken im Alter zwischen 35 und 50 Jahren. Der schleichende Beginn mit Allgemeinsymptomen wie Müdigkeit und
Appetitlosigkeit und unspezifischen Gelenk- und Muskelbeschwerden bei zwei Drittel erschwert häufig die frühe Diagnose. Bis sich die
Gelenkentzündung mit Schmerzen, Schwellung und Bewegungseinschränkung bemerkbar macht, können Wochen bis Monate vergehen. Rasche
Entwicklung innerhalb von Tagen kommt aber vor. Meist sind mehrere vor allem kleine Gelenke der oberen und unteren Gliedmaßen symmetrisch betroffen.
Charakteristisch ist die Beteiligung der Fingergrund- und Mittelgelenke unter Aussparung der Endgelenke. Ausgeprägte Morgensteifigkeit kennzeichnet die
entzündliche Arthritis im Unterschied zu nicht entzündlichen Gelenkprozessen.1,2
Die Erkrankung verläuft chronisch und fluktuierend. Gelenkschäden schreiten am schnellsten im ersten Jahr fort.3 Anfangs schränken
Schmerz und Schwellung die Beweglichkeit ein. Später folgen fixierte Deformierungen mit versteiften Gelenken und Kontrakturen - charakteristisch die
Abknickung der Finger zur Ellenseite (Ulnardeviation). Jeder Zweite ist nach zehnjährigem Krankheitsverlauf arbeitsunfähig.4

DIAGNOSE: Fast immer sind Blutsenkungsgeschwindigkeit beschleunigt und C-reaktives Protein erhöht. Bei acht von zehn Kranken lässt
sich der Rheumafaktor nachweisen. Bis zu einem Drittel dieser Patienten entwickelt Rheumaknoten, meist in Gelenknähe. Die nach einem Jahr noch
seronegative Arthritis verläuft milder. Hohe Titer gehen eher mit schwerer Erkrankung und Manifestationen außerhalb der Gelenke wie Vaskulitis einher.
Die anfangs wenig spezifischen Röntgenbefunde können innerhalb von Wochen nach Krankheitsbeginn als frühestes Zeichen gelenknahe
Osteoporose aufweisen, nach mehrmonatiger Entzündung Knorpelverlust und Beschädigung des Knochens (Erosionen).1,2
Klassifikationskriterien, die die amerikanische Gesellschaft für Rheumatologie vor knapp zehn Jahren überarbeitet hat (s. Tabelle), unerstützen die
Diagnose. Mindestens vier der sieben Kriterien müssen zutreffen.1,2 Nach retrospektiver Untersuchung anhand amerikanischer Versicherungsdaten
vergehen vom Beginn der Beschwerden an mehr als sechs Monate, bis bei der Hälfte der Patienten die Diagnose gesichert erscheint.5
NICHT MEDIKAMENTÖSE MAßNAHMEN: Kälte- und Wärmeanwendung lindern kurzfristig Beschwerden. Passive und aktive
Bewegungsübungen helfen, Gelenkversteifung und Muskelschwund vorzubeugen. In Kurzzeitstudien stärkt Belastungstraining wie Rad fahren,
Schwimmen oder Laufen Muskelkraft und Kondition ohne negative Folgen für die Erkrankung. Langzeituntersuchungen stehen jedoch aus.6
Fasten bringt in zahlreichen Studien z.T. dramatische Besserung. Die Entzündung flammt jedoch nach Beendigung der Kur regelmäßig rasch wieder
auf. Eliminationsdiäten kommen nur bei gesicherter Nahrungsmittelunverträglichkeit in Betracht - bei rheumatoider Arthritis eher die Ausnahme. Zu
empfehlen ist regelmäßig ölreicher Fisch im Speiseplan: Mehrere Untersuchungen weisen auf einen gewissen Nutzen der mehrfach
ungesättigten Omega-3-Fettsäuren hin, die besonders reichlich in Fischöl enthalten sind.7 Für eine therapeutische Wirksamkeit von
Vitamin E finden wir keine hinreichenden Belege aus publizierten Interventionsstudien.8
Operative Maßnahmen kommen bei Befall einzelner Gelenke (Synovektomie) sowie bei fortgeschrittener Gelenkzerstörung (z.B. Arthrodese, Gelenkersatz)
in Betracht.9
NICHT STEROIDALE ANTIRHEUMATIKA: Nicht steroidale Antirheumatika (NSAR) lindern Schmerzen und wirken in höheren Dosierungen
antientzündlich, ohne den Krankheitsprozess zu beeinflussen. Vor allem anfangs, wenn die Diagnose noch offen ist oder das Basis-Antirheumatikum noch nicht
wirkt, werden NSAR gebraucht, meist aber auch langfristig zusätzlich zu einem Basismittel.10
Beschränkung auf wenige NSAR, z.B. auf die kurz wirkenden Abkömmlinge Diclofenac (VOLTAREN u.a.) und Ibuprofen (BRUFEN u.a.) sowie bei
hochgradiger Morgensteifigkeit auf das länger wirkende Naproxen (NAPROSYN u.a.) zur abendlichen Einnahme, verschafft eine überschaubare
Nutzen-Risiko-Situation.
Störwirkungen nehmen mit der Dosis zu. Tageshöchstmengen von 150 mg bis 200 mg Diclofenac, 2,4 g Ibuprofen oder 1,6 g Naproxen sollen nicht
überschritten werden, auch nicht bei kombinierter Anwendung äquivalenter Dosierungen. Ibuprofen und Diclofenac sind relativ gut magenverträglich
(a-t 5 [1994], 45). Diclofenac fällt jedoch durch Hepatotoxizität auf (a-t 10 [1994], 94): Cholestaseparameter steigen nach den Erfahrungen einer uns beratenden Rheumatologin bei jedem
dritten Patienten.11 Bei NSAR mit langer Halbwertszeit wie Piroxicam (FELDEN u.a.; vor allem bei älteren Menschen riskant) verschlechtert sich die
Verträglichkeit unter anderem durch Kumulation. Auch von anderen auffällig unverträglichen Mitteln wie Azapropazon (TOLYPRIN;
Phototoxizität, häufige Organschäden) und Tiaprofensäure (SURGAM, LINDOTAB; irreversible Schädigung der Harnwege) raten wir
ab.
Für stark gefährdete Menschen, z.B. Ältere mit Magen-Darm-Geschwüren in der Vorgeschichte oder Komedikation mit Steroiden oder
Antikoagulantien, wird vorbeugende Einnahme des teuren Prostaglandin-E1-Abkömmlings Misoprostol (CYTOTEC) diskutiert (a-t 9 [1995], 92). Jedoch schränken dosisabhängige Darmkrämpfe und Durchfall die Anwendbarkeit ein.
Prophylaktisch eingenommene H2-Blocker in üblichen Dosierungen bringen keinen Nutzen hinsichtlich NSAR-bedingter Magenulzera.12 US-
amerikanische Richtlinien empfehlen bei Ulkusanamnese und Infektion mit Helicobacter pylori die Eradikationstherapie.13 Eine besondere
Magenverträglichkeit des Cox-2-Hemmers Meloxicam (MOBEC) lässt sich klinisch nicht sichern (a-t 8 [1996],
77; 11 [1996], 115; s. auch Seite 33).
Vor allem im Alter, bei Herzinsuffizienz, Leberzirrhose, vorgeschädigten Nieren oder gleichzeitiger Einnahme von Diuretika und ACE-Hemmern kann die durch
NSAR gedrosselte Prostaglandinsynthese zu Nierenfunktionseinschränkung und Hyperkaliämie führen.9,10 Medikamentös bedingtes
akutes Nierenversagen geht zu 15% auf die Entzündungshemmer zurück.14
BASISANTIRHEUMATIKA: Alle verfügbaren Basisantirheumatika bessern in plazebokontrollierten Kurzzeitstudien Entzündungszeichen wie
Gelenkschmerz und -schwellung, Morgensteifigkeit oder Blutsenkungsgeschwindigkeit und funktionelle Parameter wie Griffstärke. Ihre Wirkung setzt um
Wochen bis Monate verzögert ein. Methotrexat, Sulfasalazin (AZULFIDINE RA u.a.) und parenterales Gold (AUREOTAN u.a.) halten in bis zu einjährigen
vergleichenden Untersuchungen die radiologisch nachweisbare Gelenkzerstörung besser auf als Azathioprin (IMUREK u.a.), Hydroxychloroquin (QUENSYL)
bzw. Gold per os (Auranofin [RIDAURA]).15
Die schlechte Langzeitprognose bei später Anwendung und die Erkenntnis, dass sich irreversible Schäden am schnellsten im ersten Erkrankungsjahr
entwickeln, legen einen frühzeitigen Behandlungsbeginn mit Basismitteln nahe. Neuere Kurzzeitstudien bestätigen den Vorteil der frühen
Intervention mit Sulfasalazin, Hydroxychloroquin, Goldsalzen und verschiedenen Basismitteln einschließlich Methotrexat.16-19 Nach den Richtlinien der
amerikanischen Gesellschaft für Rheumatologie soll die Basistherapie spätestens drei Monate nach Diagnose beginnen, wenn trotz NSAR
Krankheitszeichen vorhanden sind.10
Eine durch Vergleichsstudien begründete Rangfolge existiert nicht. Bei milderer Erkrankung werden häufig zuerst Sulfasalazin oder Malariamittel
verwendet. Für Patienten mit schwereren Formen rückt heute Methotrexat als Mittel der Wahl in den Vordergrund.9,10 Wegen ihrer Toxizität
sind während der Anwendung von Basismitteln regelmäßig Blutbild, Leber- und Nierenwerte zu kontrollieren.
Der langfristige Einfluss der Basisantirheumatika auf Gelenkschäden und -deformierungen, Behinderung und Sterblichkeit ist nicht hinreichend
gesichert.20 Ob und welche Basismittel zu Recht als "disease modifying antirheumatic drugs" bezeichnet werden können, ist weiterhin
umstritten. Nach Absetzen bleiben in einer Untersuchung knapp zwei Drittel der Patienten, die zuvor durchschnittlich fünf Jahre gut auf die Therapie
ansprachen, mindestens ein Jahr lang beschwerdefrei. Vom Beibehalten der Medikation profitieren danach besonders Patienten mit positivem Rheumafaktor in der
Anamnese und hoher Erhaltungsdosis.21
Die seit vier Jahrzehnten in der Rheumatologie verwendeten Malariamittel Chloroquin (RESOCHIN u.a.) und Hydroxychloroquin gehören zu
den schwächsten, aber auch am besten verträglichen Basismitteln.22 Die Wirkung setzt nach drei bis sechs Monaten ein. Die wichtigste
Störwirkung, die potentiell irreversible Retinopathie, fällt zuerst durch Beeinträchtigung des Farbsehens auf. Tagesdosen über 4 mg
Chloroquinphosphat und 6,5 mg Hydroxychloroquinsulfat pro kg Körpergewicht sind zu meiden. Um Netzhautschäden frühzeitig zu erkennen, werden
drei- bis sechsmonatliche augenärztliche Kontrollen empfohlen. Besonders engmaschig sollen langjährige Anwender überwacht werden. Patienten
mit vorbestehenden Sehstörungen oder Retinopathien dürfen die Malariamittel nicht einnehmen.10
Sulfasalazin scheint nach einer Metaanalyse ebenso effektiv wie injiziertes Gold und D-Penicillamin (METALCAPTASE u.a.) zu sein, aber besser
verträglich.22 Kliniker stufen die Sulfapyridinverbindung eher als schwächer wirksam ein.9,23 Im direkten Vergleich schneidet Methotrexat günstiger
ab.24 Sulfasalazin wird einschleichend dosiert bis zu einer Erhaltungsdosis von 2 g (bis 3 g) pro Tag. Die Gefahr schwerer Störwirkungen wie Hepatitis und
Blutschäden mit Leukopenie, Thrombopenie, Agranulozytose sowie aplastischer Anämie ist in den ersten drei Behandlungsmonaten am
größten.25 An rheumatoider Arthritis erkrankte Anwender scheinen häufiger Blutschäden zu erleiden als Patienten, die das Mittel wegen
entzündlicher Darmerkrankung einnehmen. Blutbild, Transaminasen und Kreatinin sind vor und zwei Wochen nach Behandlungsbeginn, anschließend
monatlich und nach drei Monaten vierteljährlich zu kontrollieren.10
Methotrexat gilt heute als zuverlässigstes Basisantirheumatikum mit akzeptablem Risikoprofil.9,22 Die Wirkung setzt bereits nach vier bis
sechs Wochen ein. Die Dauer bis zum Therapieabbruch, die als Maß für Wirksamkeit und Verträglichkeit angesehen wird, liegt mit Methotrexat
höher als mit allen anderen Basismitteln. Über die Hälfte der Patienten wenden den Folsäureantagonisten länger als drei Jahre
an.10 In vier plazebokontrollierten Kurzzeitstudien profitieren Rheumapatienten, bei denen andere Basisantirheumatika zuvor versagt hatten oder nicht
vertragen wurden. Im direkten Vergleich wirkt Methotrexat in Dosierungen bis 15 mg/Woche ebenso gut wie Gold i.m., Azathioprin (IMUREK u.a.) oder Ciclosporin A
(SANDIMMUN) und besser als Oralgold (Auranofin). Mehrere Langzeitstudien mit Methotrexat, darunter die beiden längsten prospektiven Untersuchungen mit
Rheumapatienten überhaupt, dokumentieren einen anhaltenden Nutzen für einen Teil der Anwender bis zu 7½ Jahre.26
Meist reicht die Einnahme von einmal wöchentlich 7,5 bis 20 mg Methotrexat. Der Patient muss das Dosierungsschema mit Einnahme an nur einem Tag der
Woche eindeutig verstehen, damit der Folsäureantagonist nicht versehentlich täglich eingenommen wird.9 Besteht Verdacht, dass die Patienten
mit dem Einnahmerhythmus überfordert sind, ist die parenterale Anwendung zu erwägen.11 Wegen sinkender oraler Bioverfügbarkeit bei
höheren Dosen wird ab 20 mg pro Woche ebenfalls die Injektion empfohlen.26
Auch bei den in der Rheumatologie üblichen niedrigen Dosierungen sind Magen-Darm-Störungen mit Übelkeit und Durchfall sowie
Mundschleimhautentzündungen häufig. Zusätzlich eingenommene Folsäure (einmal wöchentlich 5 mg; FOLSAN u.a.) dämmt diese
Unverträglichkeiten ein, ohne die Wirkung von Methotrexat zu beeinträchtigen.10 Zu den schweren Schadwirkungen gehören Fibrose und
Zirrhose der Leber sowie Knochenmarkdepression. Leberwerte und Blutbild sind vor Therapie und während der Anwendung alle vier bis acht Wochen zu
kontrollieren. Eine Biopsie wird bei Verdacht auf Lebererkrankung vor Therapie sowie bei anhaltend gestörten Funktionsparametern während der
Anwendung oder nach Absetzen empfohlen. Patienten mit vorgeschädigter Leber sollen kein Methotrexat erhalten. Während der Behandlung ist Alkohol
zu meiden.10
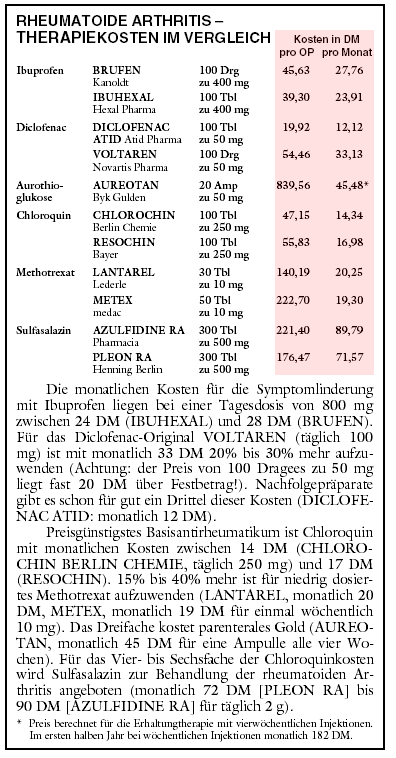
Methotrexat wird vor allem über die Nieren ausgeschieden. Niereninsuffizienz gilt als Kontraindikation. Der Kreatinin-Spiegel ist vor und unter der
Anwendung regelmäßig zu überwachen.10 Eingeschränkte Nierenfunktion, höheres Lebensalter, Folsäuremangel und
gleichzeitige Einnahme von Folsäureantagonisten wie Trimethoprim (TRIMONO u.a., in: BACTRIM u.a.) erhöhen das Risiko der Knochenmarkdepression.
Auch die gleichzeitige Einnahme nicht steroidaler Antirheumatika kann - besonders im Alter oder bei höherer Dosis - die Methotrexat-Ausscheidung
verzögern und die Toxizität steigern.26,27
Bis zu 7% der Langzeitanwender mit rheumatoider Arthritis erleiden eine möglicherweise immunogen bedingte Pneumonitis.27 Trockener Husten,
Atemnot und Fieber kennzeichnen das klinische Bild. Bei Verdacht ist Methotrexat sofort abzusetzen und ein Röntgenbild anzufertigen. Ein Ausgangsbefund
vor Therapiebeginn sollte vorliegen. Die Pneumonitis spricht im allgemeinen gut auf Kortikosteroide an (z. B. 1 mg/kg KG Prednisolon [DECORTIN H u.a.]).9
Todesfälle kommen aber vor.
Methotrexat wirkt teratogen. Einer Schwangerschaft ist vorzubeugen. Ob das Mittel Lymphome auslösen kann, ist unsicher. Auf Lymphknotenschwellungen ist
zu achten.10
Aurothioglukose muss bei einschleichender Dosierung etwa fünf Monate lang wöchentlich (50 mg) injiziert werden, bevor das Intervall auf zwei bis
vier Wochen verlängert werden kann.10 Oralgold wirkt deutlich schwächer und erscheint uns entbehrlich. Wenn auch seltener, ist mit
gleichartigen Risiken zu rechnen. Häufig verursachen Goldsalze Haut- und Schleimhautschäden wie Ausschlag, Juckreiz und Mundulzera. Die selteneren
schweren Störwirkungen betreffen die Blutzellen mit Leukopenie, Thrombopenie, Eosinophilie und aplastischer Anämie, die Nieren mit Goldnephropathie
(Proteinurie) und die Lunge (Pneumonitis, Fibrose). Blutbild und Urin sind an jedem Injektionstermin zu kontrollieren, bei Einnahme per os einmal
monatlich.10
Wegen ungünstigerer Nutzen-Risiko-Bilanz gelten Penicillamin (Hautausschlag, Proteinurie, Immunkomplexnephritis, Blutbildungsstörung u.a.) und
Azathioprin (Schleimhautschäden, Knochenmarkhemmung, Cholestase) als Mittel der Reserve. Ciclosporin A (SANDIMMUN; Zulassung
für die Indikation rheumatoide Arthritis in den USA in Kürze, hierzulande beantragt; häufige Nierenschäden) und das Alkylans
Cyclophosphamid (ENDOXAN u.a.; kanzerogen, Knochenmarkhemmung) kommen bei extraartikulären Komplikationen wie Vaskulitis in
Betracht.10
Zwei aktuelle Kurzzeitstudien lassen einen Vorteil der kombinierten Anwendung von Methotrexat, Sulfasalazin und Hydroxychloroquin28 bzw.
Methotrexat und Ciclosporin A29 für Patienten erkennen, die auf einzelne Basismittel schlecht oder nur teilweise ansprechen. Daten zu Langzeitnutzen
und Verträglichkeit der Kombinationstherapie stehen aus.
GLUKOKORTIKOIDE: Kurzfristige Anwendung systemischer Glukokortikoide hat seit Jahrzehnten ihren Platz in der Rheumatherapie. Sie kann z.B.
bei schwerer Erkrankung die Zeit bis zum Wirkungseintritt des Basisantirheumatikums überbrücken. Unter zweijähriger zusätzlicher Einnahme
von niedrig dosiertem Prednisolon (täglich 7,5 mg) schreiten radiologische Veränderungen an den Handgelenken deutlich langsamer fort als unter
üblicher antirheumatischer Therapie plus Plazebo.30 Bevor eine langfristige Steroidtherapie generell empfohlen werden kann, ist die positive
Nutzen/Risiko-Bilanz durch weitere klinische Studien zu sichern.9 Bedenken richten sich vor allem auf den durch Glukokortikoide gesteigerten
Knochenverlust. Unter Langzeiteinnahme haben Rheumapatienten auch bei Niedrigdosis ein erhöhtes Fraktur- und Infektionsrisiko.31 Magen-Darm-
Geschwüre und -Blutungen nehmen ebenfalls zu, besonders bei Kombination mit NSAR (a-t 10 [1985], 81). Werden Glukokortikoide gebraucht, sollten NSAR
abgesetzt werden.
Beschränkt sich die Entzündung auf einzelne Gelenke, können ergänzende intraartikuläre Glukokortikoid-Injektionen
Beschwerden meist über mehrere Wochen lindern. Langfristige Folgen sind nur spärlich dokumentiert. Patienten mit rheumatoider Arthritis tragen ein hohes
Infektionsrisiko. Unter Berücksichtigung später Gelenkeiterungen finden schwedische Rheumatologen eine Häufigkeit von 1:2.000.32 Auch
Fehlinjektionen ins umgebende Weichteilgewebe kommen häufig vor.33 Ein einzelnes Gelenk darf nicht öfter als einmal im Vierteljahr behandelt
werden. Der Therapieerfolg hält länger an, wenn nach Injektion in Gewicht-tragende Gelenke wie das Knie 24stündige Bettruhe eingehalten
wird.34
EXPERIMENTELLE ANSÄTZE: Neben der Erprobung weiterer Immunsuppressiva wie Leflunomid richtet sich die klinische Forschung derzeit vor allem
auf die gezielte Blockierung der an der Gelenkentzündung beteiligten Botenstoffe (Zytokine) und Immunzellen. Vorübergehende Besserung lässt sich
beispielsweise mit einem Antikörper gegen das Zytokin Tumornekrosefaktor alpha erzielen.
"WUNDERMITTEL": Unter den Rheumamitteln mit ungenügend nachgewiesener Wirksamkeit dominieren hierzulande
Enzympräparate (PHLOGENZYM u.a.), Pflanzenauszüge wie PHYTODOLOR, der E.-coli-Extrakt SUBREUM (a-t
9 [1994], 87) und Organlysate wie NEYARTHROS. PHLOGENZYM und PHYTODOLOR wurden 1995 für insgesamt 50 Mio DM zu Lasten der
gesetzlichen Krankenkassen verordnet. Für die "entzündungshemmenden" Enzyme ist bisher nicht einmal belegt, dass sie in für die
Therapie ausreichender Menge aufgenommen werden und ihr Zielorgan erreichen (vgl. a-t 5 [1990], 48). Neben der
Möglichkeit der Übertragung infektiöser Agentien (BSE u.a.) besteht für Produkte aus tierischen Organen die Gefahr lebensbedrohlicher
allergischer Reaktionen auf Fremdeiweiß, besonders bei Injektion.
FAZIT: Die Therapie der rheumatoiden Arthritis unterliegt einem Wandel. Von frühzeitiger Unterdrückung der Entzündung mit Basisantirheumatika
erhofft man sich, irreversible Gelenkschäden hinauszögern zu können. Ob diese Mittel den Krankheitsverlauf langfristig günstig beeinflussen, ist
bisher nicht hinreichend gesichert. Als Basisantirheumatikum der Wahl bei schwerer Arthritis gilt heute Methotrexat (LANTAREL u.a.), bei leichteren Formen
Sulfasalazin (AZULFIDINE RA u.a.) oder die Malariamittel (Hydroxy-)Chloroquin (QENSYL/RESOCHIN u.a.). Die Basismittel erfordern eine sorgfältige
Überwachung der Patienten. Die meisten benötigen zusätzlich ein nicht steroidales Antirheumatikum zur Schmerzlinderung. Vorrang haben
bewährte kurz wirkende Mittel wie Ibuprofen (BRUFEN u.a.) und Diclofenac (VOLTAREN u.a.) und bei ausgeprägter Bewegungseinschränkung am
Morgen das abendlich anzuwendende mittellang wirkende Naproxen (NAPROSYN u.a.).

|



