BEHANDLUNG UND PROPHYLAXE | ||||
Spätestens seit in der CAST*-Studie unter Flecainid (TAMBOCOR) mehr Herzinfarktpatienten mit ventrikulären Rhythmusstörungen
verstarben als unter Plazebo (a-t 1989; Nr. 8: 74, 1991; Nr. 10: 91-2),1 ist zu fordern, dass die Wirksamkeit
antiarrhythmischer Therapien durch harte klinische Endpunkte belegt ist. Insbesondere für die Dauerbehandlung reicht es nicht aus,
Rhythmusstörungen oder subjektive Beschwerden und andere Surrogatparameter zu unterdrücken (vgl. a-t
1999; Nr. 11: 113-4).2,3 Unter allen Antiarrhythmika, vor allem unter Sotalol (SOTALEX u.a.) und Mitteln der Klassen Ia und Ic (Tabelle), sowie bei
schwerer kardialer Grundkrankheit ist mit potenziell lebensbedrohlichen proarrhythmischen Effekten zu rechnen (bis 16%).2,4
Für Kammertachykardien im Rahmen akuter Myokardinfarkte bei hämodynamischer Stabilität wird oft noch Lidokain empfohlen.5 Amiodaron (CORDAREX u.a.) gilt als Alternative, zunehmend auch Ajmalin. Randomisierte Vergleiche fehlen. Prophylaktische Lidokain-Injektionen sind obsolet (AV- Blockierung, Sinusknotenstillstand).3,7 Bei Kammertachykardien mit hämodynamischer Instabilität und bei Kammerflimmern ist die elektrische Kardioversion oder Defibrillation Methode der Wahl. Entwickeln sich nach primär erfolgreicher elektrischer Behandlung häufig Rezidive, lässt sich die Hämodynamik vieler Patienten mit Amiodaron (1g bis 2 g/24 h i.v.) stabilisieren. Wahrscheinlich verbessert sich auch die Langzeitprognose.8 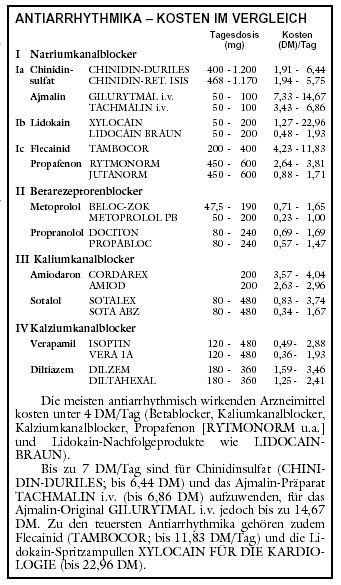
Bei primär therapierefraktären pulslosen Kammertachykardien oder Kammerflimmern (mehr als drei erfolglose Defibrillationsversuche)
erhöhen 300 mg Amiodaron i.v. den Reanimationserfolg um 10%. Die Überlebensrate bei Krankenhausentlassung bleibt jedoch unbeeinflusst.9
Vergleichbar enttäuschend wirken 50 mg bis 200 mg Lidokain i.v. sowie Adrenalin (SUPRARENIN u.a.) in konventioneller (1 mg alle 3 bis 5 Min.) oder
hoher Dosierung (10 mg alle 3 bis 5 Min.).10,11
Bei hohem Risiko für plötzlichen Herztod steht als einziges weiteres Antiarrhythmikum Amiodaron zur Diskussion. Nach zwei Metaanalysen soll Amiodaron (200 mg/Tag) plötzliche Todesfälle um 30% und die Gesamtmortalität um 15% pro Jahr reduzieren. Zur Verhinderung eines Todesfalles wären 70 bis 75 Behandlungsjahre notwendig, unabhängig von der kardialen Grundkrankheit.24,25 Die Daten stammen überwiegend aus einer kanadischen sowie einer europäischen Studie.26,27 In den Einzelarbeiten ließ sich dabei statistisch nicht sichern, dass Mortalität oder die Zahl plötzlicher Todesfälle abnehmen. Neben Störwirkungen wie Schilddrüsenfunktionsstörungen (bis 10% pro Jahr), Neuropathien, Kornea-Einlagerungen, Phototoxizität u.a. schädigt Amiodaron in Dosierungen um 400 mg/Tag bei etwa jedem Zehnten die Lunge mit Lungenfibrose, Pneumonitis, Alveolitis u.a. (a-t 1997: Nr. 6; 71). Die Abbruchrate liegt bei 20% pro Jahr. Der Nutzen einer Behandlung mit Amiodaron ist somit sorgfältig gegen die Störwirkungen abzuwägen. Komedikation mit Betablockern scheint additiv zu wirken.28 Implantierbare Kardioverter-Defibrillatoren sind bei erhöhtem Herztod-Risiko derzeit nicht zur Primärprophylaxe angezeigt. Nach bisherigen Studien kann ein therapeutischer Nutzen nicht als belegt gelten.3,17,32 Anhaltende symptomatische Kammertachykardien oder Überleben kardialer Reanimation (Kammerflimmern oder pulslose Kammertachykardien) erfordern zwingend die antiarrhythmische Rezidivprophylaxe. In mehreren Studien wirken ICD besser als Antiarrhythmika.14,29,30 Im Vergleich zu Amiodaron wird pro 10 bis 20 Patientenjahre ein Todesfall mehr verhindert.29,30 Methodische Mängel der Studien, hohe Kosten und schlechte Patientenakzeptanz begründen jedoch eine zurückhaltende Indikationsstellung. Zur Basisbehandlung dienen auch bei diesen Patienten Betablocker.31,32 Geprüft wird, ob die Kombination von ICD mit Antiarrhythmika therapeutische Vorteile bietet und die Aktivierungsfrequenz der ICD reduziert.33 Bei Kontraindikationen oder anderen Gründen gegen ICD bleibt als Alternative (zusätzlich zu Betablockern) Amiodaron. Einzelne Studien machen einen klinischen Nutzen für Überlebende nach Reanimation wahrscheinlich.8 Das Störwirkungsprofil zwingt jedoch zur strengen Nutzen-Risiko- Abwägung. Klasse-Ia- und Ic-Antiarrhythmika sowie Sotalol erscheinen nutzlos und zudem gefährlich. Neue Klasse-III-Antiarrhythmika (Azimilid u.a.) werden klinisch geprüft.3,17,20 FAZIT: Zur Unterbrechung stabiler Kammertachykardien ist Ajmalin (GILURYTMAL i.v.) Mittel der Wahl. Bei refraktärem Kammerflimmern kann Amiodaron (CORDAREX u.a.) Erfolge von Defibrillationen nur initial verbessern. Betablocker vermindern nach Infarkt und bei Herzinsuffizienz arrhythmogene Todesfälle. Hochrisikopatienten könnten zusätzlich von Amiodaron profitieren, dessen Störwirkungen sprechen jedoch gegen die breite Verwendung. Nach Reanimation wegen Kammerarrhythmien ist ein implantierbarer Kardioverter-Defibrillator (ICD) Therapie der Wahl. Medikamentös bleibt neben Betablockern Amiodaron einzige Option. Prophylaktisch eingenommene Klasse-I-Antiarrhythmika erhöhen die Mortalität. Sotalol (SOTALEX u.a.) birgt gleiche Gefahren. 
 | ||||
| © 2000 arznei-telegramm |
Autor: Redaktion arznei-telegramm - Wer wir sind und wie wir arbeiten
Diese Publikation ist urheberrechtlich geschützt. Vervielfältigung sowie Einspeicherung und Verarbeitung in elektronischen Systemen ist nur mit Genehmigung des arznei-telegramm® gestattet.
