AMNOG-RABATTTE IN RELATION ZU
VERGLEICHSTHERAPIE UND ZUSATZNUTZEN
Grundsätzlich ist zur Auflistung von ausgehandelten Rabatten (a-t 2013; 44: 17-8) zu bemerken, dass sich die Höhe des Rabattes nicht als Erfolgskriterium für die Verhandlungen nach § 130b SGB V eignet. Dies erklärt sich dadurch, dass der Rabatt umso höher ausfällt, je höher der pharmazeutische Unternehmer den Abgabepreis nach § 78 Abs. 3 AMG (so genannter Listenpreis) bei erstmaliger Inverkehrbringung festlegt. Akzeptiert man den Rabatt als Erfolgskriterium, befördert man nur eine nach oben gerichtete Preisspirale der Listenpreise. Eine zu bevorzugende Darstellung ist daher der Vergleich der Kosten der zweckmäßigen Vergleichstherapie mit dem Erstattungsbetrag des neuen Arzneimittels. Ein solcher Vergleich folgt gerade dem Grundgedanken des AMNOG, wonach ein Erstattungsbetrag auf Grundlage des G-BA-Beschlusses über die Nutzenbewertung und angemessen zum festgestellten Zusatznutzen zu bestimmen ist
GKV-Spitzenverband
D-10117 Berlin
Die Nutzenbewertung des Gemeinsamen Bundesausschuss (G-BA)1 bildet die Basis für die Preisverhandlungen bei neuen Arzneimitteln. Die Erstattungsbeträge sollen sich am Zusatznutzen und an den Kosten der vom G-BA bestimmten zweckmäßigen Vergleichstherapie orientieren. Auch unter diesem Aspekt sind die ausgehandelten AMNOG-Rabatte unseres Erachtens jedoch eher enttäuschend: Werden die beiden Orphan Drugs Pirfenidon (ESBRIET; a-t 2012; 43: 33-4) und Tafamidis (VYNDAQEL) beiseite gelassen, für die ein Zusatznutzen per Gesetz grundsätzlich als durch die Zulassung belegt gilt, wird bei 8 der verbleibenden 14 von uns gelisteten neuen Arzneimittel (a-t 2013; 44: 17-8) nur ein geringer oder gar kein Zusatznutzen festgestellt. Dennoch liegen die Behandlungskosten bei fast allen über denen der Vergleichstherapie, für jedes zweite dieser neuen Mittel ist sogar mehr als das Zweifache aufzuwenden (siehe Tabelle).*
Extremstes Beispiel ist das Krebsmittel Cabazitaxel (JEVTANA), zugelassen für Patienten mit fortgeschrittenem hormonrefraktären Prostatakarzinom, die mit einem Docetaxel (TAXOTERE, Generika)-basierten Therapieschema vorbehandelt sind: Rechtfertigt der Hinweis auf einen geringen Zusatznutzen gegenüber der zweckmäßigen Vergleichstherapie, einer palliativen Behandlung mit Prednisolon (DECORTIN H, Generika), eine Steigerung der Behandlungskosten auf das 1.700-fache? Gegenüber Docetaxel kostet Cabazitaxel immer noch mehr als dreimal so viel, obwohl ein Zusatznutzen bei Patienten, die für eine erneute Behandlung mit dem älteren Taxan in Betracht kommen, nicht belegt ist.
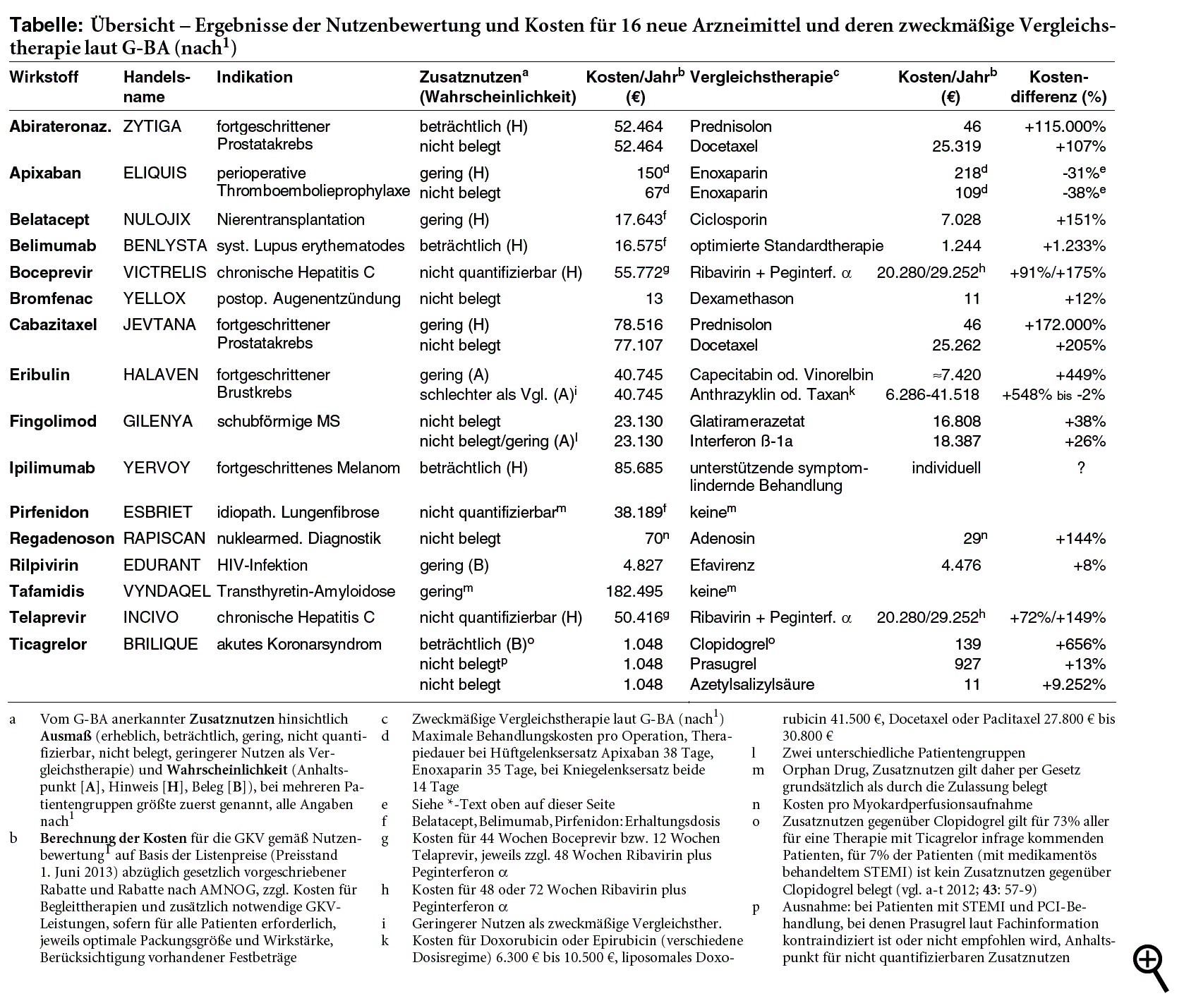
Auch für das Krebsmittel Eribulin (HALAVEN), dem in der Nutzenbewertung für einen Teil der Patientinnen mit fortgeschrittenem vorbehandelten Brustkrebs ein Anhaltspunkt für einen geringen Zusatznutzen attestiert wird, ist gegenüber der zweckmäßigen Vergleichstherapie mit Capecitabin (XELODA) oder Vinorelbin (NAVELBINE, Generika) mehr als das Fünffache aufzuwenden. Für Patientinnen, die für eine erneute Behandlung mit Taxanen oder Anthrazyklinen infrage kommen, ergibt sich hingegen ein Anhaltspunkt dafür, dass der Nutzen des neuen Mittels geringer ist als der der zweckmäßigen Vergleichstherapie. Dennoch kostet Eribulin bis zu sechsmal so viel wie die Anthrazykline Doxorubicin (ADRIMEDAC u.a.) und Epirubicin (EPI-CELL u.a.) und rund 40% mehr als Docetaxel oder Paclitaxel (ABRAXANE, NEOTAXAN u.a.). Lediglich das ebenfalls hochpreisige liposomale Doxorubicin-Präparat CAELYX ist noch etwas teurer.
Die Frage, ob die ausgehandelten Erstattungsbeträge für neue Arzneimittel "angemessen" sind, stellt sich aber nicht nur bei Krebsmitteln, sondern beispielsweise auch beim MS-Mittel Fingolimod (GILENYA; a-t 2011; 42: 43-5, 2012; 43: 24): Das Immunsuppressivum verteuert die Behandlung der Multiplen Sklerose gegenüber der zweckmäßigen Vergleichstherapie mit einem Betainterferon oder Glatiramerazetat (COPAXONE) um 26% bzw. fast 40%, obwohl für mehr als 80% der für eine Anwendung infrage kommenden Patienten kein Zusatznutzen belegt ist. Lediglich bei Patienten mit einer rasch fortschreitenden schweren schubförmig remittierenden MS liegt demnach ein Anhaltspunkt für einen geringen Zusatznutzen wegen weniger grippeähnlicher Symptome im Vergleich zu dem Interferon-beta-1a-Präparat AVONEX vor.
Für den bei Myokardperfusionsaufnahmen verwendeten pharmakologischen Stressauslöser Regadenoson (RAPISCAN) ist überhaupt kein Zusatznutzen belegt. Dennoch steigert das Diagnostikum die Kosten einer Untersuchung auf mehr als das Zweifache. Das gilt auch für das zur Verbesserung der Gehfähigkeit bei MS zugelassene Fampridin (FAMPYRA; a-t 2011; 42: 97-9), für das die Schiedsstelle inzwischen einen Erstattungsbetrag festgesetzt hat: Obwohl kein Zusatznutzen nachgewiesen ist, verursacht es je nach Intensität der als zweckmäßige Vergleichstherapie bestimmten Krankengymnastik Mehrkosten von 13% bis 193%. "Der Preis eines Mittels ohne Mehrwert darf nicht höher sein als der für jenes bestehende Medikament, das nach wissenschaftlichen Kriterien als offizielles Vergleichsmittel festgelegt wurde",3 so der GKV-Spitzenverband. Die Realität sieht leider anders aus,
-Red.
| 1 | G-BA: Frühe Nutzenbewertung nach §35a SGB V, alle Beschlüsse über die Nutzenbewertung von Arzneimitteln mit neuen Wirkstoffen zu finden unter http://www.g-ba.de/informationen/nutzenbewertung; Zugriff Mai 2013 |
| 2 | Bristol-Myers Squibb: Schreiben vom 31. Jan. 2013 |
| 3 | GKV-Spitzenverband: Rabattverhandlungen nach AMNOG (§130b SGB V), Stand 30. Mai 2013 http://www.gkv-spitzenverband.de/krankenversicherung/ arzneimittel/rabatt_verhandlungen_nach_amnog/rabatt_verhandlungen_nach_amnog.jsp |
| * | Dass eine perioperative Thromboembolieprophylaxe mit dem Faktor-Xa-Hemmer Apixaban (ELIQUIS) 30% bis 40% weniger kostet als mit dem fraktionierten Heparin Enoxaparin (CLEXANE), ist nicht das Ergebnis der Preisverhandlung nach AMNOG. Anbieter Bristol-Myers Squibb begründet die Senkung des Listenpreises um knapp 50% zum 15. Jan. 2013 mit "einer Preisanpassung im Zusammenhang mit der Zulassungserweiterung" auf nichtvalvuläres Vorhofflimmern.2 Apixaban wird damit jetzt etwa zum gleichen Preis angeboten wie Dabigatran (PRADAXA) und Rivaroxaban (XARELTO). |
© 2013 arznei-telegramm, publiziert am 7. Juni 2013
Autor: angegebene Leser bzw. Redaktion arznei-telegramm - Wer wir sind und wie wir arbeiten
Diese Publikation ist urheberrechtlich geschützt. Vervielfältigung sowie Einspeicherung und Verarbeitung in elektronischen Systemen ist nur mit Genehmigung des arznei-telegramm® gestattet.
