THERAPIE DER LYME-BORRELIOSE
Die häufigste durch Zecken übertragene Krankheit in Europa ist die Lyme-Borreliose.1,2 Die Erkrankung wurde nach dem Ort "Lyme" im US-Bundesstaat Connecticut benannt, in dem 1975 eine auffällige Häufung von Gelenkentzündungen beschrieben und als Ursache eine Infektion vermutet wurde.3 Der Erreger, das spiralförmige Bakterium Borrelia burgdorferi, wurde erst Anfang der 1980er Jahre entdeckt.2 In Europa sind inzwischen mindestens fünf humanpathogene Borrelia-burgdorferi-Spezies bekannt. Wie für das FSME-Virus ist auch für Lyme-Borrelien der wichtigste Überträger in Europa die Zeckenart Ixodes ricinus (gemeiner Holzbock; a-t 2014; 45: 36, 41-2).1
Im Unterschied zu FSME kommen mit Borrelia burgdorferi infizierte Zecken wahrscheinlich deutschlandweit vor: Etwa 5% bis 35% der Tiere sind nach Angaben des Robert Koch-Instituts (RKI) befallen.2 Während FSME beim Zeckenstich rasch übertragen wird, müssen die Borrelien erst vom Darm der Zecke in den Speichel wandern, weshalb das Infektionsrisiko in den ersten zwölf Stunden nach dem Stich gering ist.4 Rechtzeitiges Entdecken und Entfernen einer Zecke kann daher vor einer Borrelien-Infektion schützen. Wird die Zecke übersehen, nähert sich die Infektionswahrscheinlichkeit der Befallsrate der regionalen Zeckenpopulation an.1 Das Robert Koch-Institut gibt für Deutschland Infektionsraten nach Zeckenstich von 1,5% bis 6% an. Das Risiko einer manifesten Erkrankung soll danach mit 0,3% bis 1,4% noch einmal deutlich geringer sein.2* Mit Lyme-Borrelien infizierte Patienten sind für andere Menschen nicht ansteckend: Von Mensch zu Mensch wird der Erreger nicht übertragen.2
| * | Literaturquellen für diese Angaben fehlen. Auf Nachfrage teilt uns das RKI zwei Arbeiten mit,5,6 in denen wir aber die Institutsangaben nur sehr eingeschränkt wiederfinden können. |
KLINISCHES BILD: Die traditionelle Einteilung der Lyme-Borreliose in drei Stadien stimmt mit dem klinischen Verlauf nicht immer überein und wird heute besser durch eine Einteilung in frühe und späte Erkrankungsmanifestationen ersetzt (vgl. Tabelle, Seite 66).1,2,7 Zur späten Lyme-Borreliose kommt es nur bei einer Minderheit der unbehandelten Patienten, gelegentlich auch trotz Antibiotikatherapie.7,8
Die große Mehrzahl der manifest erkrankten Patienten entwickelt das charakteristische frühe Zeichen der Lyme-Borreliose, das Erythema migrans (Wanderröte). Es erscheint typischerweise Tage bis Wochen nach einem Zeckenstich und beginnt mit einer makulösen oder papulösen Läsion im Bereich des Stichs, die sich innerhalb von Tagen bis Wochen zentrifugal ausbreitet und in der Mitte abblassen kann. Der äußere Rand der rund oder oval konfigurierten, roten oder bläulich-roten, meist schmerzlosen Läsion ist typischerweise scharf begrenzt und intensiv gefärbt, aber kaum erhaben. Die meisten Wandererytheme in der Praxis sind größer als 5 cm im Durchmesser.1,2,9-12 Bei früher Dissemination können auch mehrere auftreten.1 Unspezifische Symptome wie Kopfschmerzen, Fieber, Müdigkeit, Muskel- oder Gelenkschmerzen können die Wanderröte begleiten. Innerhalb von Stunden nach Zeckenstich auftretende Erytheme sind als Überempfindlichkeitsreaktionen anzusehen und nicht als Erythema migrans.9
Zu den selteneren frühen klinischen Manifestationen gehören Borrelien-Lymphozytome, schmerzlose blaurote Knoten oder Plaques vor allem am Ohr, aber auch an Brustwarzen oder Skrotum. Bei früher Dissemination kann es zudem zu einer akuten Neuroborreliose kommen, die in Europa bei Erwachsenen vor allem als schmerzhafte Meningoradikulitis (BANNWARTH-Syndrom) oder Fazialisparese in Erscheinung tritt, bei Kindern hauptsächlich als Meningitis oder Fazialisparese. Selten wird auch das Herz befallen (Lyme-Karditis), was sich typischerweise als akute atrioventrikuläre Überleitungsstörung, ferner auch als Peri- oder Myokarditis äußert.1,9,13
Einige Patienten entwickeln Spätmanifestationen der Erkrankung an den Gelenken, im Nervensystem oder an der Haut. Die Lyme-Arthritis tritt Wochen bis Monate nach der initialen Infektion auf und geht mit rezidivierenden oder lang anhaltenden Schwellungen eines oder mehrerer großer Gelenke, meist des Knies, einher.9,14 Zu den seltenen neurologischen Spätfolgen gehört die chronische Enzephalomyelitis. Eine kutane Spätfolge ist die Acrodermatitis chronica atrophicans: blaurote, teigig geschwollene Läsionen üblicherweise an den Streckseiten der Extremitäten, die im Verlauf atrophisch werden. Die Acrodermatitis chronica atrophicans kann von einer peripheren Neuropathie begleitet sein. Üblicherweise sind ältere Erwachsene, vor allem Frauen, betroffen.7,9
In einer prospektiven Studie mit Borreliosepatienten aus Deutschland haben 89% ein Erythema migrans als einziges Symptom, 5% eine Arthritis, 3% eine Neuroborreliose, 2% ein Borrelien-Lymphozytom, 1% eine Acrodermatitis chronica atrophicans und weniger als 1% einen kardialen Befall.15 Ähnliche Daten gibt es aus den USA.1
DIAGNOSE: Die Lyme-Borreliose bei typischem Erythema migrans ist eine klinische Diagnose. Der serologische Nachweis spezifischer Antikörper ist dann nicht erforderlich und wird nicht empfohlen, da der Test in Frühstadien häufig negativ ausfällt. In allen anderen Fällen eines klinischen Verdachts auf Lyme-Borreliose ist wegen der weniger spezifischen Symptomatik die Serologie als primärer Labortest angezeigt. Empfohlen wird ein zweistufiges Vorgehen: getestet wird zunächst mit einem sensitiven ELISA-Suchtest, anschließend werden alle positiven oder zweifelhaften Ergebnisse im ELISA durch einen spezifischeren Immunoblot überprüft.1,7,9 Während Antikörper in der Frühphase fehlen können, sollte der IgG-Immunoblot nach mindestens vierwöchiger Symptomatik positiv sein: Bei unbehandelten Patienten, die nach mehr als sechswöchiger Symptomatik seronegativ sind, ist eine Lyme-Borreliose unwahrscheinlich.1 Der isolierte Nachweis von IgM-Antikörpern ist zwar mit einer frühen Borreliose vereinbar, sollte in Zweifelsfällen allerdings durch Nachweis der IgG-Konversion gesichert werden. Isolierte IgM- ohne IgG-Antikörper sprechen aber gegen das Vorliegen einer späten Borreliose. Andererseits können IgM- und IgG-Antikörper über Jahre persistieren. Eine positive Serologie lässt daher keine Unterscheidung zwischen einer floriden und einer durchgemachten Infektion zu. Grundsätzlich gilt: Der Test soll nur bei ausreichendem klinischen Verdacht angefordert werden. Ein positiver Befund ohne typische Klinik hat nur einen geringen Vorhersagewert für die Lyme-Borreliose.1,2,10,11,14 Bei Gelenkbefall oder Neuroborreliose wird die Serologie durch Untersuchungen des Gelenkergusses bzw. des Liquors ergänzt.1 Testen der Zecken auf Erreger wird nicht empfohlen.16 Ein positives Ergebnis ist keine ausreichende Basis für eine Behandlung.2
PROPHYLAXE: Auf nichtmedikamentöse prophylaktische Maßnahmen zum Schutz vor Zeckenstichen und auf die Entfernung von Zecken sind wir im Rahmen unserer Übersicht zu FSME eingegangen (a-t 2014; 45: 59-62). Zum Schutz vor Borrelieninfektion nach Zeckenstich ist eine Antibiotikaprophylaxe möglich, die hierzulande jedoch nicht allgemein empfohlen wird.2,7 In einer US-amerikanischen Studie mindert die einmalige Einnahme von 200 mg Doxycyclin (DOXY-CT u.a. Generika) innerhalb von 72 Stunden nach Entfernen einer Ixodes-scapularis-Zecke (Borrelioseüberträger in den USA) in einem Endemiegebiet das Risiko eines Erythema migrans an der Stichstelle (primärer Endpunkt) von 3,2% unter Plazebo auf 0,4% (Number Needed to Treat [NNT] = 36; a-t 2001; 32: 74-5).17 Entsprechende randomisierte Studien aus Europa, wo deutlich mehr Infektionen asymptomatisch oder mit minimaler Symptomatik verlaufen sollen als in den USA, das prophylaktische Zeitfenster andererseits aber kleiner ist, gibt es nicht.1,7 Eine seit 2011 angekündigte Phase-III-Studie zur Prophylaxe mit einem Azithromycin-haltigen Gel wurde 2013 wegen Nichterreichens eines kombinierten Endpunkts abgebrochen. Die Studie ist offensichtlich in keinem Studienregister verzeichnet, und die Daten sind bis heute bei der Schweizer Firma Ixodes AG unter Verschluss.18
Einen Impfstoff gibt es nicht. Ein monovalenter, auf den Borreliosetyp in den USA zugeschnittener Impfstoff wurde dort 2002 wegen geringer Akzeptanz unter anderem aufgrund von Sicherheitsbedenken, die aber weder in der großen Zulassungsstudie noch in der Postmarketingüberwachung bestätigt wurden, aus dem Handel gezogen. Ein multivalenter Impfstoff auch für Europa ist derzeit in der Entwicklung.19
THERAPIE: Lyme-Borrelien sind in vitro gegen Tetrazykline, die meisten Penizilline, viele Cephalosporine der 2. und 3. Generation sowie Makrolide empfindlich. Cephalosporine der 1. Generation sind unwirksam.1,16 Zur peroralen Therapie werden als Erstwahlmittel Doxycyclin und Amoxicillin (AMOXIHEXAL u.a. Generika),1,7,11,16 oft auch Cefuroximaxetil (ELOBACT, Generika) empfohlen,1,16 die britische Infection Association stuft Cefuroximaxetil allerdings als Mittel der zweiten Linie ein.7 Makrolide scheinen etwas schlechter zu wirken und sollen daher nur verwendet werden, wenn keines der Erst- und Zweitwahlmittel gebraucht werden kann. Bevorzugt wird dann Azithromycin (ZITHROMAX, Generika).1,7,11,14 Mittel der Wahl zur parenteralen Borreliosetherapie ist Ceftriaxon (ROCEPHIN, Generika), Reservemittel sind Cefotaxim (CLAFORAN, Generika) und Penicillin G (INFECTOCILLIN parenteral).1,16 Am besten geprüft ist perorales Doxycyclin. Es ist bei Schwangeren, stillenden Frauen und Kindern unter acht Jahren kontraindiziert. Anwender müssen wissen, dass sie die Haut unter der Einnahme wegen des lichtsensibilisierenden Effekts vor Sonnenlicht schützen müssen.
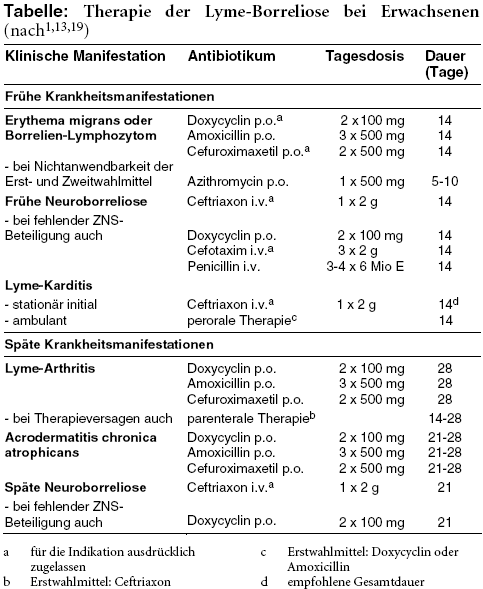

Die perorale Therapie wird bei den Hautmanifestationen der Borreliose sowie primär bei Lyme-Arthritis empfohlen.1,7,16 Stationär behandelte Patienten mit Lyme-Karditis sollen initial ein parenterales Antibiotikum erhalten, für den Abschluss und für Patienten, die ambulant behandelt werden können, wird die perorale Antibiose empfohlen.16 Bei Neuroborreliose ohne zentralnervöse Beteiligung, also ohne Enzephalitis, Myelitis oder zerebrale Vaskulitis, kann alternativ zur parenteralen Therapie auch Doxycyclin per os verwendet werden. Bei frühen oder späten ZNS-Manifestationen der Borreliose ist die parenterale Therapie angezeigt.13 Achtung: Die empfohlenen Arzneimittel sind nicht alle zur Behandlung der Lyme-Borreliose bzw. der verschiedenen Stadien ausdrücklich zugelassen (vgl. Tabelle).
Die optimale Therapiedauer ist unklar. In randomisierten kontrollierten Studien sind bei früher Lyme-Borreliose Zeitspannen hauptsächlich von 10 bis 21 Tagen, bei später von 10 bis 28 Tagen geprüft worden. Für die Frühmanifestationen wird allgemein ein Behandlungszyklus von 14 Tagen empfohlen,1,16 der aber nach den meisten Empfehlungen auf bis zu drei Wochen ausgedehnt werden kann. Die zehntägige Einnahme von Doxycyclin wirkt nach einer großen randomisierten US-amerikanischen Studie bei Erythema migrans ähnlich gut wie die längere Einnahme.20 Ob dies für die Betalaktamantibiotika ebenfalls zutrifft, ist offen. Aus Gründen der Vereinheitlichung wird die 14-tägige Dauer auch für Doxycyclin empfohlen.16 Die empfohlene Therapiedauer bei Spätmanifestationen beträgt 14 bis 28 Tage.1,13,16 Für die Lyme-Arthritis kommt auf der Basis von Expertenmeinungen bei Versagen eines ersten Therapiezyklus auch ein zweiter Versuch in Betracht.1,16,21 Hinreichende Nutzenbelege aus randomisierten kontrollierten Studien fehlen dafür allerdings.21
Das Erythema migrans heilt auch ohne Therapie aus. Die Antibiose wird aber empfohlen, um der Dissemination mit Entwicklung von Organkomplikationen vorzubeugen.1 Aus kontrollierten Studien gibt es dafür allerdings nur einen Anhalt:22 In einem nichtrandomisierten Vergleich von Penicillin G, Erythromycin (ERYHEXAL u.a. Generika) oder Tetracyclin (TEFILIN, TETRACYCLIN WOLFF) über sieben bis zehn Tage mit Nichtbehandlung mindert die Antibiotikatherapie das Risiko einer Arthritis, nicht jedoch von neurologischen und kardialen Manifestationen.23 Randomisierte plazebokontrollierte Studien zu der Frage fehlen.22 Therapieversagen kommt in verumkontrollierten Studien gelegentlich vor: In einem Vergleich von drei Doxycyclin-Regimen bei Erythema migrans mit insgesamt 180 Patienten, die bis zu 30 Monate lang nachbeobachtet werden, tritt bei einem Patienten am 18. Tag eine Meningitis auf, die sich unter Ceftriaxon bessert.20 In einem Vergleich von Doxycyclin per os über drei Wochen mit Ceftriaxon i.v. über zwei Wochen bei 140 Patienten mit akuter disseminierter Borreliose bildet sich bei einem Patienten unter Ceftriaxon eine Fazialisparese nicht zurück, bei einem unter Doxycyclin entwickelt sich eine Arthritis, die auf einen weiteren Behandlungszyklus vollständig anspricht.24
Bei den meisten Patienten ist die Prognose der Lyme-Borreliose gut.1,12 Folgeschäden einer Neuroborreliose wie die Fazialisparese bilden sich bei der Mehrzahl der Patienten vollständig zurück. Die Rückbildung kann aber Wochen bis Monate dauern und insbesondere bei später Diagnose auch unvollständig sein. Die Erholung von einer Lyme-Arthritis kann ebenfalls Monate dauern, ist aber bei den meisten Patienten vollständig.9 Bei einem kleinen Teil spricht die Arthritis auch auf erneute Antibiotikatherapie nicht an, ohne dass eine persistierende Infektion nachweisbar ist. Diese Arthritis gilt als antibiotikarefraktär und soll symptomatisch behandelt werden.1,9
Nach erfolgreich behandelter früher Lyme-Borreliose scheint sich keine ausreichende Immunantwort auszubilden, die vor Reinfektion schützt. Dagegen ist Reinfektion nach späten Krankheitsmanifestationen nicht dokumentiert.1
POST-LYME-DISEASE-SYNDROM: Ein Teil der Patienten klagt nach der Behandlung über subjektive Symptome wie Müdigkeit, muskuloskelettale Schmerzen oder Konzentrationsstörungen, die in Therapiestudien im Median bei 10% bis 15% mindestens sechs Monate anhalten.25 Sie werden vor allem im englischsprachigen Raum auch als Post-Lyme-Disease-Symptome oder -Syndrom bezeichnet und verlaufen in der Regel selbstlimitierend.26 Die Ursache ist unklar.27 Solche Beschwerden werden auch nach anderen systemischen Infektionen beobachtet.28 Es gibt keine überzeugenden Belege dafür, dass der Erreger bei diesen Patienten persistiert, also eine chronische Infektion vorliegt.26 Unspezifische Symptome wie Müdigkeit sind auch in der Allgemeinbevölkerung häufig. In einem prospektiven Vergleich kommen die Beschwerden bei Patienten mit behandelter Lyme-Borreliose nach sechs und zwölf Monaten nicht häufiger vor als bei gesunden Kontrollen.25 In vier randomisierten kontrollierten, von den US-amerikanischen National Institutes of Health gesponserten Studien wirkt eine verlängerte Antibiotikatherapie bei diesen Patienten nicht oder nur geringfügig oder vorübergehend besser als Plazebo. Die verlängerte Antibiose geht aber mit beträchtlichen unerwünschten Wirkungen einher, darunter schwerwiegenden Komplikationen wie Katheterinfektion, Thromboembolie, Hypersensitivitätsreaktion und Cholezystitis.29-32 Eine erneute oder verlängerte antibiotische Therapie wird bei Post-Lyme-Disease-Syndrom nicht empfohlen.1,16
"CHRONISCHE BORRELIOSE": Der Begriff "chronische Lyme-Borreliose" wird unterschiedlich gebraucht, in Europa teilweise für Spätmanifestationen der Erkrankung, etwa die späte Neuroborreliose. Besetzt wird der Begriff aber vor allem von einer Bewegung außerhalb der Schulmedizin, und er bezeichnet hier eine Erkrankung, die es nach wissenschaftlichen Maßstäben gar nicht gibt. Die Lyme-Borreliose ist danach eine häufig unheilbare Erkrankung, die hauptsächlich unspezifische Symptome wie chronische Schmerzen oder Müdigkeit hervorruft, trotz chronischen Verlaufs seronegativ sein kann und die einer monate- oder jahrelangen Antibiotikatherapie bedarf. Patienten mit unspezifischen, somatisch nicht hinreichend erklärten Beschwerden, aber auch mit chronischen Erkrankungen wie Multipler Sklerose wird so trotz Fehlens entsprechender klinischer oder serologischer Befunde eine chronische Borrelieninfektion attestiert. Ärztliche Lyme-Aktivisten nutzen für die Pseudodiagnose unter anderem nichtvalidierte Tests wie etwa den Lymphozytentransformationstest, ein zwar grundsätzlich etabliertes Verfahren, das aber wegen geringer Spezifität nicht zur Diagnose der Lyme-Borreliose geeignet ist.26,33
Verfechter der "chronischen Borreliose" haben Gesellschaften wie die Deutsche Borreliose-Gesellschaft, Stiftungen und Selbsthilfegruppen gegründet. Sie halten Kongresse ab, haben ihre eigenen Leitlinien entwickelt und fördern ihre eigene Forschung.26,33 Sie verbreiten Desinformation vor allem im Internet. Mit breiter politischer Lobbyarbeit kämpfen sie für die öffentliche Anerkennung der "verschwiegenen Epidemie"34 und vermeintlichen Verbesserung der Therapie für die vielen Betroffenen. Überdiagnosen und Übertherapie sind bei Lyme-Borreliose auch wegen des von Lyme-Aktivisten verbreiteten verzerrten Bildes einer chronischen Erkrankung ein Problem.35 Die Mehrzahl zumindest der Patienten, die mit der Verdachtsdiagnose in spezialisierte Zentren überwiesen werden, hat gar keine Borreliose.26
Insbesondere in den USA sehen sich Borreliose-Wissenschaftler immer wieder Anfeindungen durch Lyme-Aktivisten ausgesetzt.33 2006 hat der damalige Generalstaatsanwalt von Connecticut, selbst Anhänger des Lyme-Aktivismus, ein Verfahren gegen die Infectious Diseases Society of America (IDSA) eröffnet: Durch ihre Empfehlung gegen eine langfristige antibiotische Behandlung der "chronischen Lyme-Borreliose" in ihren aktualisierten Leitlinien16 würde die Gesellschaft gegen das Wettbewerbsrecht (!) verstoßen.33,36 Die staatsanwaltlichen Ermittlungen führten zur Bildung einer unabhängigen Untersuchungskommission, die die IDSA-Leitlinien mittlerweile vollständig rehabilitiert hat.32
Die Lyme-Borreliose ist in Europa die häufigste durch Zecken übertragene Infektion. Mit einer manifesten Erkrankung nach Zeckenstich ist laut Robert Koch-Institut bei etwa 1% zu rechnen, und zwar meist in Form eines spezifischen lokalen Hautausschlags, des Erythema migrans
Neben der Haut kann die Lyme-Borreliose seltener auch das Nervensystem, Gelenke oder Herz befallen.
Jede Form der Lyme-Borreliose wird über zwei bis vier Wochen antibiotisch behandelt, die Hauterscheinungen per os, andere Organmanifestationen ggf. parenteral. Mittel der Wahl zur peroralen Antiobiotikatherapie sind Doxycyclin (DOXY-CT u.a. Generika) und Amoxicillin (AMOXIHEXAL u.a. Generika), parenterales Mittel der Wahl ist Ceftriaxon (ROCEPHIN, Generika).
Bei den meisten Patienten ist die Prognose der Lyme-Borreliose gut. Die Rückbildung der Symptome kann aber beispielsweise nach Neuroborreliose Wochen bis Monate dauern und insbesondere bei später Diagnose auch unvollständig sein.
Für Patienten mit Lyme-Arthritis, die auf einen ersten Antibiotika-Zyklus nicht ansprechen, wird vielfach ein erneuter Behandlungsversuch empfohlen. Hinreichende Belege gibt es für diese Empfehlung nicht.
Ein Nutzen der verlängerten antibiotischen Therapie bei unspezifischen Beschwerden nach adäquat behandelter Lyme-Borreliose ist nicht belegt. Sie wird nicht empfohlen.
Ein Impfstoff steht bislang nicht zur Verfügung. Eine Antibiotikaprophylaxe nach Zeckenstich wird nicht allgemein empfohlen. Wichtigste prophylaktische Maßnahme ist möglichst frühzeitiges Entfernen der Zecke, wodurch die Infektionswahrscheinlichkeit gesenkt werden kann.
Die Lyme-Borreliose hat sich außerhalb der seriösen Wissenschaft zu einer Ersatzdiagnose vor allem bei chronischen unspezifischen Beschwerden entwickelt. Für die von so genannten Lyme-Aktivisten propagierte "chronische Lyme-Borreliose", die langfristig antibiotisch behandelt werden soll, gibt es keine Belege.
| (R = randomisierte Studie) | |
| 1 | STANEK, G. et al.: Lancet 2012; 379: 461-73 |
| 2 | RKI: Lyme-Borreliose. Ratgeber für Ärzte, Stand Apr. 2007 http://www.a-turl.de/?k=nsul |
| 3 | State of Connecticut: Circular Letter, 3. Aug. 1976 http://www.a-turl.de/?k=asel |
| 4 | RAHLENBECK, S., FINGERLE, V.: Dt. Ärztebl. 2014; 111: A1142-3 |
| 5 | PAUL, H. et al.: Zbl. Bakt. Hyg. A. 1986; 263: 473-6 |
| 6 | REIMER, B. et al.: Zent.bl. Bakteriol. 1999; 289: 653-4 |
| 7 | British Infection Association: J. Infect. 2011; 62: 329-38 |
| 8 | Nationales Referenzzentrum für Borrelien: Die Lyme-Borreliose. Therapie, Stand Juli 2008; http://www.a-turl.de/?k=eitw |
| 9 | STANEK, G. et al.: Clin. Microbiol. Infect. 2011; 17: 69-79 |
| 10 | SHAPIRO, E.D.: N. Engl. J. Med. 2014; 370: 1724-31 |
| 11 | KAISER, R. et al.: Arbeitsmed. Sozialmed. Umweltmed. 2011; 46: 426-37 |
| 12 | NAU, R. et al.: Dtsch. Ärztebl. 2009; 106: 72-82 |
| 13 | MYGLAND, Å. et al.: Eur. J. Neurol. 2010; 17: 8-16 |
| 14 | GAUBITZ, M. et al.: Z. Rheumatol. 2014; 73: 469-74 |
| 15 | HUPPERTZ, H.I. et al.: Eur. J. Clin. Microbiol. Infect. Dis. 1999; 18: 697-703 |
| 16 | WORMSER, G.P. et al.: Clin. Infect. Dis. 2006; 43: 1089-134 |
| R 17 | NADELMAN, R.B. et al.: N. Engl. J. Med. 2001; 345: 79-84 |
| 18 | Ixodes AG: Schreiben vom 11. und 13. Juni 2014 |
| 19 | WRESSNIGG, N. et al.: Lancet Infect. Dis. 2013; 13: 680-9 |
| R 20 | WORMSER, G.P. et al.: Ann. Intern. Med. 2003; 138: 697-704 |
| 21 | WORMSER, G.P., O'CONNELL, S.: Expert Rev. Anti Infect. Ther. 2011; 9: 245-60 |
| 22 | DINSER, R. et al.: Ann. Rheum. Dis. 2005; 64: 519-23 |
| 23 | STEERE, A.C. et al.: Ann. Intern. Med. 1980; 93: 1-8 |
| R 24 | DATTWYLER, R.J. et al.: N. Engl. J. Med. 1997; 337: 289-94 |
| 25 | CERAR, D. et al.: Am. J. Med. 2010; 123: 79-86 |
| 26 | FEDER, H.M. et al.: N. Engl. J. Med. 2007; 357: 1422-30 |
| 27 | MARQUES, A.: Infect. Dis. Clin. North Am. 2008; 22: 341-60 |
| 28 | HICKIE, I. et al.: BMJ 2006; 333: 575 |
| R 29 | KLEMPNER, M.S. et al.: N. Engl. J. Med. 2001; 345: 85-92 |
| R 30 | KRUPP, L.B. et al.: Neurology 2003; 60: 1923-30 |
| R 31 | FALLON, B.A. et al.: Neurology 2008; 70: 992-1003 |
| 32 | LANTOS, P.M. et al.: Clin. Infect. Dis. 2010; 51: 1-5 |
| 33 | AUWAERTER, P.G. et al.: Lancet Infect. Dis. 2011; 11: 713-9 |
| 34 | JÜRSCHIK-BUSBACH, B.: "Die verschwiegene Epidemie. Zeckenstich -Borreliose. Hilflose Patienten, ratlose Ärzte. Wie Politik, Wissenschaft und Medizin versagen", 9 LEBEN Verlag, 3. Aufl. März 2012 |
| 35 | COTTLE, L.E. et al.: Q. J. Med. 2012; 105: 537-43 |
| 36 | KRAEMER, J.D., GOSTIN, L.O.: JAMA 2009; 301: 665-7 |
© 2014 arznei-telegramm, publiziert am 4. Juli 2014
Autor: Redaktion arznei-telegramm - Wer wir sind und wie wir arbeiten
Diese Publikation ist urheberrechtlich geschützt. Vervielfältigung sowie Einspeicherung und Verarbeitung in elektronischen Systemen ist nur mit Genehmigung des arznei-telegramm® gestattet.
