Die Prognose der Mortalität koronarkranker Patienten verschlechtert sich durch eingeschränkte linksventrikuläre Funktion und
häufige komplexe ventrikuläre Rhythmusstörungen. Dabei gelten "höhergradige" ventrikuläre Rhythmusstörungen als
eigenständiger Risikofaktor.1,2 Ein ähnlicher Zusammenhang ist für Patienten mit dilatativer Kardiomyopathie zu vermuten.3 Die
gebräuchliche Einteilung des Schweregrades ventrikulärer Extrasystolen nach LOWN4, der lediglich qualitative Kriterien zugrunde liegen, erlaubt
keine Rückschlüsse auf die Prognose, da klinisch auch die Häufigkeit, mit der Salven und ventrikuläre Paare auftreten, die Prognose
mitbestimmen.5
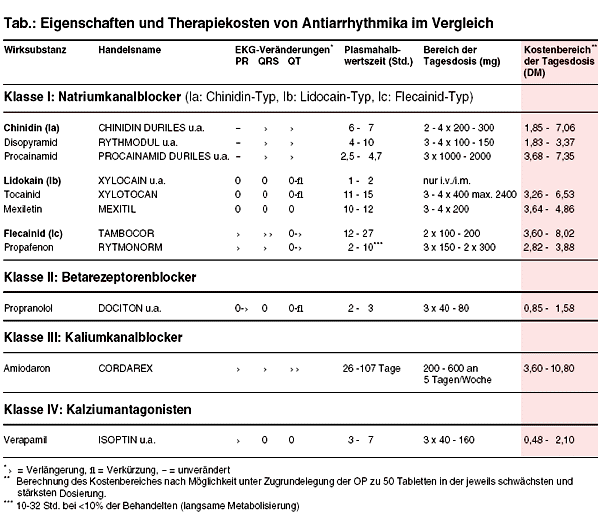
Antiarrhythmika werden nach theoretischen Kriterien in vier Klassen eingeteilt.6 Je nach Wirkprinzip sind die Auswirkungen auf Aktionspotentialdauer,
Refraktärzeit von Ventrikel und Vorhof sowie EKG-Veränderungen (QRS-Zeit, QT-Intervall) unterschiedlich. Zwischen Antiarrhythmika der Gruppe I a und I
c bestehen geringe elektrophysiologische Unterschiede (vgl. Tabelle). Amiodaron (CORDAREX, Gruppe III) unterscheidet sich von den Klasse-I-Substanzen im
wesentlichen durch seine bradykardisierende und möglicherweise auch durch eine geringer negativ inotrope Wirkung. Die Eingruppierung der Antiarrhythmika
erscheint unscharf, da einige Wirkstoffe Eigenschaften aus mehreren "Klassen" besitzen. So haben sowohl Sotalol (SOTALEX) als auch Propafenon
(RYTMONORM) betablockierende Eigenschaften. Amiodaron besitzt sogar Merkmale aller vier Klassen.
ANWENDUNGSBEGRENZENDE EFFEKTE: In die Nutzen-Risikoabwägung gehen die bei allen Substanzen zu erwartenden kardialen sowie die
substanzeigenen extrakardialen Störwirkungen ein. Die schwerstwiegende kardiale Komplikation ist die proarrhythmische Wirkung – die Verstärkung
bestehender bzw. Erzeugung neuer, potentiell lebensbedrohlicher Rhythmusstörungen. Hierauf dürfte das schlechte Abschneiden von Patienten unter
Verum in kontrollierten Studien beruhen. Den proarrhythmischen Effekten liegen vor allem zwei Mechanismen zugrunde:
- Begünstigung von re-entry-Mechanismen durch Verlangsamung der Leitungsgeschwindigkeit ohne entsprechende Verlängerung der Refraktärzeit
(vor allem Antiarrhythmika der Klasse I c).
- Provokation polymorpher ventrikulärer Salven bei Substanzen, die die Repolarisationszeit verlängern (vor allem Klasse I a und III), typischerweise als
sogenannte Torsades de Pointes (Spitzenumkehrtachykardien).7
Anstatt der erhofften antiarrhythmischen Wirkungen können unter allen Antiarrhythmika proarrhythmische Effekte auftreten, die keineswegs nur auf
toxischen Wirkspiegeln beruhen.8 Patienten mit eingeschränkter linksventrikulärer Funktion und lebensbedrohlichen Rhythmusstörungen in
der Anamnese sind am stärksten gefährdet, also genau die Patientengruppe, die von der antiarrhythmischen Therapie profitieren soll. Daneben
begünstigen Elektrolytentgleisungen (Hypokaliämie, z.B. bei Diuretikatherapie, Hypomagnesiämie), ischämische Ereignisse und
Medikamenteninteraktionen (Betasympathomimetika, positiv inotrope Substanzen) proarrhythmische Effekte. Die Häufigkeit dieser Störwirkungen liegt
nach nichtinvasiven Kriterien (Langzeit- und Belastungs-EKG) bei 10%, bei programmierter Elektrostimulation sogar bei 20%.9 Durch Therapiekontrolle mittels
Langzeit-EKG wird das Risiko der antiarrhythmischen Therapie unterschätzt.
Sämtliche Antiarrhythmika wirken negativ inotrop und können eine bestehende Linksherzinsuffizienz verschlechtern.10 Auch dieser Effekt ist bei
Patienten mit schlechter linksventrikulärer Funktion am stärksten ausgeprägt. Gleichzeitig auftretende Veränderungen des peripheren
Gefäßwiderstandes (Vasodilatation durch Chinidin [CHINIDIN-DURILES u.a.], Vasokonstriktion durch Disopyramid [RYTHMODUL u.a.], weniger
ausgeprägt durch Flecainid [TAMBOCOR] und Propafenon) beeinflussen zudem den hämodynamischen Gesamteffekt. Dabei verhalten sich Amiodaron
und Antiarrhythmika der Klasse I b relativ kreislaufneutral, während die anderen Klasse-I-Antiarrhythmika (insbesondere Disopyramid) hämodynamisch
deutlich ungünstiger wirken.
KLINISCHE STUDIEN: Ältere Studien mit Antiarrhythmika der Klassen I und III wurden wegen mangelhaften Designs (zu kleine Gruppen, Fehlen von
Hochrisikogruppen, fehlender Nachweis der antiarrhythmischen Wirksamkeit der geprüften Stoffe) kritisiert.7 Keine der Arbeiten belegte einen Nutzen
in Bezug auf die Mortalität.
Die in dieser Hinsicht bestangelegte Studie ist CAST12,13 (Cardiac Arrhythmia Suppression Trial), in der die Wirksamkeit von Flecainid, Encainid und
Moricizin (hierzulande nicht verfügbar) bei Patienten nach Myokardinfarkt mit häufigen ventrikulären Extrasystolen und verminderter
linksventrikulärer Funktion geprüft wurde. Die antiarrhythmische Wirksamkeit dieser Substanzen ging aus einer Vorläuferstudie (CAPS) hervor.14
Im April 1989 wurden die Studienarme mit Flecainid und Encainid abgebrochen, weil unter den behandelten Patienten 2,6fach mehr Personen an einem durch
Arrhythmien verursachten Herztod verstorben waren als unter Plazebo. Bei vielen der Verstorbenen wurde während des letalen Ereignisses eine anhaltende
Kammertachykardie mit Übergang in Kammerflimmern registriert.
Interessanterweise traten während der Studiendauer in der Verumgruppe keine proarrhythmischen Effekte auf. Allerdings fehlen regelmäßige
Langzeit-EKG-Kontrollen. Offensichtlich lassen sich die verstärkt den Rhythmus störenden Effekte eines Antiarrhythmikums auch mittels Langzeit-EKG
nicht vorher abschätzen.
Seit Veröffentlichung der CAST-Studie wird der Nutzen der medikamentösen Behandlung von Herzrhythmusstörungen kontrovers diskutiert (vgl.
a-t 7 [1991], 63). In Frage steht, ob die Erkenntnisse dieser Arbeit auf andere Wirkstoffe bzw. auf andere
Patientengruppen übertragen werden dürfen, vor allem auf Personen mit hohem Risiko, da Patienten mit ventrikulären Salven von mehr als 15
Schlägen oder mit Kammerflimmern aus CAST ausgeschlossen waren.
Die Sterblichkeit von Patienten, die nach initialer Reanimation aufgrund von Herzrhythmusstörungen über einen Zeitraum von 15 Jahren beobachtet
wurden, ist nach Entlassung mit dauerhafter antiarrhythmischer Behandlung höher als bei Patienten ohne eine derartige Therapie.15 Die gleiche Studie
bestätigte die Beobachtung eines protektiven Effekts betablockierender Mittel aus früheren Studien zur Sekundärprophylaxe.16
Wenngleich diese Beobachtungsstudie unkontrolliert ist und heterogene Gruppen umfaßt, stützt sie die Erkenntnis, daß bisher für keines der
"klassischen" Antiarrhythmika eine lebensverlängernde Wirksamkeit nachgewiesen wurde. Auch nach der Auswertung einer Metaanalyse, die 12
größere Studien mit Klasse-I-Antiarrhythmika beinhaltet, haben die Behandlungsgruppen eine erhöhte Sterblichkeit gegenüber
Plazebo.17
In einer Metaanalyse randomisierter Studien zur Behandlung des Vorhofflimmerns durch Langzeiteinnahme von Chinidin war zudem die Mortalität in den mit
Chinidin behandelten Gruppen gegenüber Plazebo erhöht (2,9% versus 0,8%).18
In der Zusammenschau aller verfügbaren Arbeiten kann bisher für kein Antiarrhythmikum eine lebensverlängernde Wirkung nachgewiesen werden,
im Gegenteil: in mehreren Studien (auch außerhalb CAST) verschlechtert sich trendmäßig die Prognose der mit Antiarrhythmika behandelten
Patienten. Bestätigungen positiver Erfahrungen mit Amiodaron in einer kleinen Studie fehlen. Die schwerwiegenden und häufigen extrakardialen
Nebenwirkungen sind zu berücksichtigen.19
FAZIT: In der Praxis empfiehlt sich für die Behandlung gefährdeter Patienten (nach Myokardinfarkt, eingeschränkte linksventrikuläre
Funktion, häufige ventrikuläre Extrasystolen/Salven):
- Ausreichende antianginöse Therapie (Ischämieschutz); Einnahme von Azetylsalizylsäure.
- Wenn keine Kontraindikationen vorliegen: vorzugsweise Behandlung mit Betarezeptorenblockern, die sich in der Sekundärprophylaxe günstig auf
den akuten Herztod auswirken.
- Strenge Überwachung der Elektrolyte (cave Kaliumverlust unter Diuretikatherapie).
- Therapie einer bestehenden Linksherzinsuffizienz, in dieser Konstellation vorzugsweise mit ACE-Hemmern (über kaliumsparenden Effekt
"antiarrhythmisch"?)20.
- Keine Antiarrhythmikatherapie bei symptomlosen vereinzelten Extrasystolen oder unbestimmt geäußerten Beschwerden wie
"Herzstolpern", für die sich im (Langzeit/Belastungs)-EKG kein Korrelat findet.
- Auch in den Hochrisikogruppen ist der Nutzen von Antiarrhythmika der Klasse I und Klasse III nicht gesichert. Vorliegende Arbeiten weisen auf eine
Gefährdung durch eine antiarrhythmische Langzeittherapie hin.
- Patienten mit koronarer Herzkrankheit dürfen keine Antiarrhythmika der Klasse I c (Flecainid u.a.) erhalten.
Für jüngere Patienten sind in Absprache mit einem kardiologischen Zentrum alternative Methoden (z.B. Implantation eines Defibrillators,
kardiochirurgische Maßnahmen) zu prüfen.
|


