THERAPIE DER DYSPEPSIE (II)
In a-t 2008; 39: 82-5 haben wir das Krankheitsbild der Dyspepsie, Häufigkeit und Ursachen, die Frage der endoskopischen Abklärung sowie die empirische Therapie bei (endoskopisch) nicht abgeklärter Dyspepsie dargestellt. Im zweiten Teil folgt jetzt die Therapie der funktionellen Dyspepsie (Reizmagen). Das in Teil I zu den Lebensstilveränderungen Gesagte gilt auch für die funktionelle Dyspepsie.
THERAPEUTISCHE OPTIONEN BEI FUNKTIONELLER DYSPEPSIE: In der Pharmakotherapie der funktionellen Dsypepsie fällt ein hoher Plazeboeffekt von bis zu 60% auf.1 Der über Plazebo hinausgehende Effekt der zur Behandlung geprüften Mittel ist insgesamt begrenzt. Wie bei der endoskopisch nicht abgeklärten Dyspepsie fehlen kontrollierte Langzeittherapiestudien auch für die funktionelle Dyspepsie.
Die besten Nutzenbelege liegen für Protonenpumpenhemmer vor. Nach einer systematischen Cochrane-Übersicht von zehn randomisierten Studien über zwei bis acht Wochen mit insgesamt 3.347 Teilnehmern beträgt die Ansprechrate (in den meisten Studien Beschwerdefreiheit) unter Protonenpumpenhemmern 34% im Vergleich zu 25% unter Plazebo (Number needed to Treat [NNT] = 10).2 Die NNT ist für eine Behandlungsoption hoch und verdeutlicht den verhältnismäßig geringen Nutzen. Am besten geprüft ist Omeprazol (ANTRA, Generika). Standarddosierungen (z.B. täglich 20 mg Omeprazol) bringen nicht mehr als halbe Dosierungen. Ein Vorteil anderer Protonenpumpenhemmer gegenüber Omeprazol ist nicht belegt. In Subgruppenanalysen scheinen nur die Patienten mit vorherrschenden Refluxbeschwerden oder epigastrischen Schmerzen zu profitieren. Bei einem Beschwerdebild, bei dem Völlegefühl, vorzeitiges Sättigungsgefühl, Übelkeit oder Blähung im Vordergrund stehen, scheinen Protonenpumpenhemmer dagegen nicht besser zu sein als ein Scheinmedikament.3
Kurzzeitig per os eingenommene Protonenpumpenhemmer werden im Allgemeinen gut vertragen. Als häufigste Störeffekte werden Übelkeit, Bauchschmerzen, Verstopfung, Blähungen und Durchfall genannt. Muskelschwäche und -schmerzen, Gelenk- und Kopfschmerzen, Seh- und Hörstörungen sowie Hautausschlag sind beschrieben. Insbesondere in Bezug auf die Langzeiteinnahme bestehen jedoch Bedenken, die eine strenge Indikationsstellung erfordern. Die Frage, ob die trophischen Effekte der aus der Säurehemmung resultierenden Hypergastrinämie oder auch die starke Säurehemmung per se - besonders bei gleichzeitiger Helicobacter (H.)-pylori-Infektion - ein erhöhtes Risiko der Entwicklung von Karzinoiden bzw. Karzinomen des Magens für Langzeitanwender bedeuten könnten, ist nicht abschließend geklärt. Wir finden in den 20 Jahren seit Markteinführung von Omeprazol allerdings keine hinreichende Evidenz, dass das Krebsrisiko durch Langzeiteinnahme tatsächlich steigt. Zu berücksichtigen ist jedoch, dass die Zahl der systematisch nachbeobachteten Langzeitanwender nach wie vor begrenzt ist.4 Aus Beobachtungsstudien ergibt sich zudem ein erhöhtes Risiko von Clostridieninfektionen (a-t 2006; 37: 16),5 ambulant erworbenen Pneumonien6 sowie Hüftfrakturen7,8 (a-t 2007; 38: 49) unter Protonenpumpenhemmern. Protonenpumpenhemmer sind für die Therapie der funktionellen Dyspepsie nicht zugelassen, der Off-label-Gebrauch ist hier aber medizinischer Standard.
Auch für H2-Antagonisten wie Ranitidin (ZANTIC, Generika; meistgeprüfte Tagesdosis 300 mg) ist in plazebokontrollierten Studien ein Nutzen bei funktioneller Dyspepsie dokumentiert. Bei metaanalystischer Auswertung von 12 zwei- bis sechswöchigen Studien mit insgesamt 2.183 Patienten wird eine NNT von 7 für Besserung durch H2-Blocker errechnet (Besserungsrate unter Verum 54% vs. 40% unter Plazebo). Im indirekten Vergleich wären H2-Antagonisten demnach wirksamer als Protonenpumpenhemmer. Den Autoren der Metaanalyse zufolge ist dies jedoch am ehesten mit der schlechteren Qualität der H2-Blocker-Studien zu erklären. Im direkten Vergleich ergibt sich denn auch ein Trend zu Gunsten der Protonenpumpenhemmer.2 Auch H2-Blocker sind für die Indikation nicht zugelassen, sind hier jedoch ebenfalls Standard.
H2-Blocker werden im Allgemeinen gut vertragen. Als häufigste Störwirkungen werden Durchfall, Kopfschmerzen, Müdigkeit, Muskelschmerzen und Verstopfung genannt. Wegen zahlreicher potenzieller Interaktionen und endokriner Störwirkungen ist Cimetidin (TAGAMET, Generika) überholt. Mittel der Wahl ist das besser verträgliche Ranitidin (ZANTIC, Generika). Theoretische Bedenken einer Kanzerogenität bestehen auch für H2-Blocker.
Für Prokinetika wird auf der Basis randomisierter Studien eine NNT von 6 und somit der größte Effekt im Vergleich mit Plazebo errechnet.2 Dieses Ergebnis ist jedoch mit Vorsicht zu interpretieren, weil viele Studien eine dürftige Qualität haben und sich in einigen methodisch solideren Arbeiten kein Effekt zeigt.2,9 In den meisten Studien wird zudem das wegen Kardiotoxizität nicht mehr erhältliche Cisaprid (außer Handel: PROPULSIN u.a.) geprüft. Zu Metoclopramid (PASPERTIN, Generika) und Domperidon (MOTILIUM, Generika) liegen wenige kleine Positivstudien vor, an denen aber häufig nicht ausschließlich Patienten mit funktioneller Dyspepsie, sondern mit verschiedenen Diagnosen teilnehmen oder bei denen andere Mängel die Aussagekraft einschränken.9-11 Auch in Leitlinien wird die unzureichende Nutzendokumentation für Prokinetika bei funktioneller Dyspepsie kritisiert.1,12-15 In britischen und amerikanischen Leitlinien gelten sie als Reservemittel bei ansonsten therapierefraktären Patienten.12,14,15
Im Vordergrund der unerwünschten Wirkungen von Metoclopramid stehen ZNS-Effekte und Bewegungsstörungen. Bei bis zu 10% der Anwender entwickeln sich zentralnervöse Störungen wie Müdigkeit, Unruhe, Schlafstörungen oder Kopfschmerzen. Bei 1 von 500 kommt es unter der üblichen Dosierung meist innerhalb der ersten ein bis zwei Tage nach Behandlungsbeginn zu extrapyramidalen Symptomen, die sich in erster Linie als akute dystone Reaktionen wie Grimassieren oder Tortikollis manifestieren und von denen häufiger junge Patienten betroffen sind. Innerhalb der ersten sechs Einnahmemonate, gelegentlich auch später, können auch Parkinson-ähnliche Symptome wie Tremor, Rigidität oder Bradykinesie auftreten (a-t 1996; Nr. 2: 22).16 Als schwerwiegende unerwünschte Wirkung kann Metoclopramid, das vom Wirktyp her ein Neuroleptikum ist, unter Umständen irreversible Spätdyskinesien hervorrufen. Nach den Beobachtungen amerikanischer Autoren könnten durch Metoclopramid ausgelöste Spätdyskinesien seit 2000, dem Jahr der Marktrücknahme von Cisaprid, zugenommen haben: In einer retrospektiven Untersuchung von Krankenakten an einem Zentrum für Bewegungsstörungen ist Haloperidol (HALDOL, Generika) zwischen 1981 und 1999 die häufigste Ursache, im Zeitraum 2000 bis 2006 jedoch Metoclopramid.17 Es wird angenommen, dass sowohl das Risiko von Spätdyskinesien als auch die Gefahr einer irreversiblen Schädigung mit der Dauer der Metoclopramideinnahme und der kumulativen Gesamtdosis steigen. Besonders gefährdet sind ältere Patienten und Frauen.16
Domperidon überwindet die Blut-Hirn-Schranke schlechter als Metoclopramid. Es ist deswegen im Hinblick auf Bewegungsstörungen weniger riskant. Akute Dystonien und Dyskinesien sind aber beschrieben. Die unserer Einschätzung nach bedeutendsten Risiken in Verbindung mit Domperidon sind Torsades de pointes und plötzlicher Tod. Unter der intravenösen Zubereitung - in Deutschland nicht im Handel - sind ventrikuläre Rhythmusstörungen und plötzlicher Tod mehrfach beschrieben.18 Nach einer niederländischen Fallkontrollstudie ist die Gefahr des plötzlichen Herztodes jedoch auch unter Domperidon per os im Vergleich zur Nichtanwendung um knapp das Vierfache erhöht (Odds Ratio 3,8; 95% CI 1,5-9,7).19,20 Experimentell hat Domperidon ähnliche hemmende Effekte auf die kardiale Repolarisation - ein für Torsades de pointes wahrscheinlicher Wirkmechanismus - wie Cisaprid.21 Das Verhältnis der in vitro für die halbmaximale Hemmung benötigten Konzentration zur maximalen therapeutischen Konzentration des ungebundenen Arzneimittels im Plasma liegt bei Domperidon (3,0-8,5) zudem in einem ähnlichen Bereich wie bei Cisaprid (1,3-9,1).18 Wie Cisaprid wird Domperidon über CYP 3A4 abgebaut, mit der Gefahr erhöhter Bioverfügbarkeit bei gleichzeitiger Einnahme von Hemmstoffen dieses Enzyms (vgl. a-t 2001; 32: 89-91). Beim derzeitigen Kenntnisstand kann Domperidon nicht als sichere Alternative zu Cisaprid eingestuft werden. Auch Metoclopramid kann Rhythmusstörungen auslösen. Hier sind aber eher supraventrikuläre Arrhythmien beschrieben.22
Die Eradikation von Helicobacter pylori hat bei infizierten Patienten mit funktioneller Dyspepsie einen geringen, aber statistisch signifikanten Effekt: In einer Metaanalyse von 17 plazebokontrollierten meist einjährigen Studien mit insgesamt 3.566 Teilnehmern wird eine NNT von 14 errechnet (Ansprechrate, meist definiert als Beschwerdefreiheit, nach Eradikation 36% vs. 29% unter Plazebo). Bei 93 von 100 hilft die Therapie demnach nicht. Der Wirkmechanismus ist unklar. Möglicherweise besteht er darin, dass die Eradikation Patienten mit unerkanntem peptischen Ulkus oder Ulkusdiathese heilt. In drei von vier Studien, in denen dies untersucht und mitgeteilt wird, sind Magen-Darm-Geschwüre nach 12 Monaten unter Plazebo häufiger als unter Verum. Häufige unerwünschte Effekte sind Durchfall und Geschmacksstörungen.23
Für Sucralfat (ULCOGANT, Generika) und auch für die häufig verwendeten Antazida fehlen hinreichende Nutzenbelege aus randomisierten kontrollierten Studien.2
In Deutschland wird zur Behandlung funktioneller Magen-Darm-Erkrankungen der Pflanzenextrakt IBEROGAST angeboten. Wir finden zwei vollständig veröffentlichte plazebokontrollierte Studien zum Nutzen bei funktioneller Dyspepsie, eine kleine mit 20 Patienten pro Gruppe und eine ausreichend groß angelegte Untersuchung mit mehr als 150 Patienten pro Gruppe.24,25 Die Wirksamkeit des Mittels wird mit einem Score geprüft (GIS*, insgesamt 40 Punkte), der unter Mitarbeit des IBEROGAST-Herstellers Steigerwald validiert wurde.26 Während sich in der kleinen Studie im Vergleich zu Plazebo ein großer Effekt zeigt mit einer Differenz in der Änderung des mittleren GIS-Scores von 6,6 Punkten nach vier Wochen,24 wird in der großen Studie die angestrebte Differenz zu Plazebo von 3 Punkten, die bei Planung als klinisch relevant angesehen wurde, nicht erreicht. Der Unterschied beträgt 1 Punkt (Verbesserung nach 8 Wochen um 6,9 vs. 5,9 von eingangs jeweils 11 Punkten).25 Dieses Ergebnis ist zwar knapp signifikant. Die Relevanz steht jedoch infrage.
| * | GIS = Gastrointestinal Symptom Score |
IBEROGAST enthält unter anderem den potenziell hepatotoxischen Schöllkrautextrakt, von dem mit der empfohlenen Tagesdosis von 60 Tropfen 0,25 mg Gesamtalkaloide eingenommen werden.27 Im April 2008 wurde die Zulassung aller Schöllkrautpräparate widerrufen, die mehr als 2,5 mg Chelidoniumalkaloide pro Tagesdosis enthalten.28 Ursprünglich hatte das BfArM ein Tausendstel dieser Dosis, nämlich 2,5 µg Gesamtalkaloide pro Tag, als Grenzwert für den Widerruf vorgesehen.29 Aufgrund von Tierversuchen wurde dieser Wert dann aber angehoben.28 Produkte mit 2,5 µg bis höchstens 2,5 mg Chelidonium-Gesamtalkaloide pro Tag, zu denen IBEROGAST gehört, müssen stattdessen jetzt Warnhinweise vor Leberschädigung in die Fachinformation aufnehmen.28
Der Nutzen der bei funktioneller Dyspepsie ebenfalls verwendeten Antidepressiva ist wenig geprüft. Wir finden zwei kleine, methodisch mangelhafte randomisierte kontrollierte Studien mit Amitriptylin (SAROTEN, Generika), eine Cross-over-Studie mit sieben Patienten sowie eine offene Studie mit 27 Patienten, in der das Trizyklikum nach Versagen eines H2-Blockers oder Prokinetikums geprüft wird. Täglich 50 mg bzw. dreimal 10 mg Amitriptylin über vier Wochen beeinflussen danach abdominelle Beschwerden signifikant besser als Plazebo bzw. Nichtbehandlung.30,31 Eine aktuell publizierte multizentrische Studie, an der 160 Patienten mit funktioneller Dyspepsie teilnehmen, findet dagegen keinen Vorteil von Venlafaxin (TREVILOR) gegenüber Plazebo: Die Rate der beschwerdefreien Patienten beträgt nach achtwöchiger Einnahme 37% vs. 39%, nach weiteren zwölf Wochen 42% vs. 41%.32
Nach mehreren kleinen randomisierten kontrollierten Studien wirken sich mehrmonatige psychotherapeutische Verfahren wie Verhaltens- oder Hypnotherapie günstig auf dyspeptische Beschwerden aus. Die Effekte sollen auch nach einem Jahr noch bestehen. In vier in einer Cochrane-Übersicht ausgewerteten Studien werden vier verschiedene Verfahren geprüft. Bestätigungsstudien fehlen somit. Die Autoren fordern weitere ausreichend große Studien, um den Nutzen bei funktioneller Dyspepsie zu sichern.33
VORGEHEN BEI FUNKTIONELLER DYSPEPSIE: Aufklärung über das gutartige Krankheitsbild und Vermittlung der Diagnose einer funktionellen Dyspepsie einschließlich der zu Grunde liegenden pathophysiologischen Mechanismen sind der erste Behandlungsschritt und können für einen Teil der Patienten schon ausreichen. Mittel der ersten Wahl bei Patienten ohne Helicobacter-pylori-Infektion sind Säureblocker über vier Wochen, in erster Linie täglich 10 mg (bis 20 mg) Omeprazol, alternativ auch 300 mg Ranitidin. Bei Wiederkehr der Beschwerden soll ein Säureblocker in niedrigster wirksamer Dosierung verordnet werden. Anzustreben ist die bedarfsorientierte intermittierende Einnahme anstelle einer kontinuierlichen Anwendung. Die Therapie soll regelmäßig überprüft werden.
Bei H.-pylori-Infektion wird in einigen Leitlinien die Eradikation als erster Schritt empfohlen. Unseres Erachtens sollte der geringe, aber mit einer Kurzzeittherapie zu erzielende lang anhaltende Nutzen der Eradikation gegen die möglichen Risiken der Zweifach-Antibiotikatherapie individuell abgewogen werden.
Für Patienten, die auf diese Strategien nicht hinreichend ansprechen, hat das Prokinetikum Metoclopramid strikten Reservestatus. Die Patienten müssen über das Risiko der unter Umständen irreversiblen Bewegungsstörungen aufgeklärt werden. Eine Langzeiteinnahme ist zu meiden. Unter der Therapie ist - wie bei Neuroleptika - auf das Auftreten zum Beispiel von Stereotypien oder Dystonien zu achten.17 Von Domperidon raten wir wegen der potenziellen kardialen Risiken ab. Für Antidepressiva und für den Pflanzenextrakt IBEROGAST sehen wir keine Indikation.
KOSTEN: Die längerfristige Therapie mit einem niedrig dosierten Omeprazolgenerikum (täglich 10 mg) wird mit monatlich 12 € (OMEPRAZOL ABZ, bei Verordnung der 100er Packung) etwa auf dem Preisniveau eines Ranitidingenerikums (RANITIDIN BASICS, monatlich knapp 12 € für täglich 300 mg) angeboten. An den Kosten für das aufgeführte Omeprazolgenerikum (gilt auch für andere) zeigt sich, wie beliebig Arzneimittelpreise festgesetzt werden: Bezogen auf 30er Packungen kosten 10 mg Omeprazol gut 30% mehr als 20 mg. 20 mg Omeprazol wiederum sind in der 30er Packung 25% günstiger als in der 100er Packung.
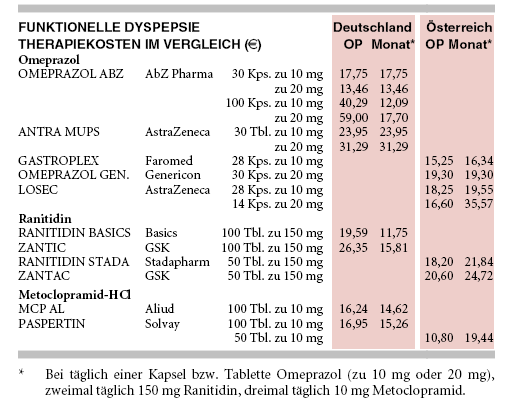
Therapie der Wahl bei funktioneller Dyspepsie sind Säureblocker, in erster Linie Omeprazol (ANTRA, Generika), alternativ auch Ranitidin (ZANTIC, Generika). Anzustreben ist eine bedarfsorientierte intermittierende Einnahme.
Der signifikante, aber geringe Nutzen der Helicobacter-pylori-Eradikation ist gegen die Risiken der Antibiotikatherapie individuell abzuwägen.
Für das Prokinetikum Metoclopramid (PASPERTIN, Generika) sehen wir wegen spärlicher Nutzenbelege und dem Risiko schwerwiegender, unter Umständen irreversibler Bewegungsstörungen nur einen Reservestatus.
| (R = randomisierte Studie, M = Metaanalyse) | ||
| 1 | TACK, J. et al.: Gastroenterology 2006; 130: 1466-79 | |
| M | 2 | MOAYYEDI, P. et al.: Pharmacological interventions for non-ulcer dyspepsia. The Cochrane Database of Systematic Reviews 2008, Issue 3; Stand Aug. 2006 |
| 3 | MOAYYEDI, P. et al.: Gastroenterology 2004; 127: 1329-37 | |
| 4 | JENSEN, R.T.: Basic Clin. Pharmacol. Toxicol. 2006; 98: 4-19 | |
| 5 | DIAL, S. et al.: JAMA 2005; 294: 2989-95 | |
| 6 | GULMEZ, S.E. et al.: Arch. Intern. Med. 2007; 167: 950-5 | |
| 7 | YANG, Y.-X. et al.: JAMA 2006; 296: 2947-53 | |
| 8 | TARGOWNIK, L.E. et al.: Can. Med. Ass. J. 2008; 179: 319-26 | |
| M | 9 | ABRAHAM, N.S. et al.: Aliment. Pharmacol. Ther. 2004; 19: 631-41 |
| M | 10 | VELDHUYZEN VAN ZANTEN, S.J.O. et al.: Am. J. Gastroenterol. 2001; 96: 689-96 |
| R | 11 | BANANI, S.J. et al.: Am. J. Health Syst. Pharm. 2008; 65: 1057-61 |
| 12 | American Gastroenterological Association: Gastroenterology 2005; 129: 1756-80 | |
| 13 | TALLEY, N.J. et al.: Am. J. Gastroenterol. 2005; 100: 2324-37 | |
| 14 | North of England Dyspepsia Guideline Development Group: Dyspepsia: Managing dyspepsia in adults in primary care, 1. Aug. 2004 http://www.nice.org.uk/nicemedia/pdf/CG017fullguideline.pdf | |
| 15 | National Institute for Clinical Excellence: Dyspepsia. Management of dyspepsia in adults in primary care. Clinical guideline. Aug. 2004/Juni 2005 http://www.nice.org.uk/nicemedia/pdf/CG017NICEguideline.pdf | |
| 16 | Schwarz Pharma: US-am. Produktinformation REGLAN, Stand Feb. 2004 | |
| 17 | KENNEY, C. et al.: J. Clin. Pharmacol. 2008; 48: 379-84 | |
| 18 | CLAASSEN, S., ZÜNKLER, B.J.: Pharmacology 2005; 74: 31-6 | |
| 19 | STRAUS, S.M.J.M. et al.: Eur. Heart J. 2005; 26: 2007-12 | |
| 20 | STRAUS, S.M.J.M.: Schreiben vom 20. Mai 2008 | |
| 21 | DROLET, B. et al.: Circulation 2000; 102: 1883-5 | |
| 22 | THÜRMANN, P.A. et al.: Arzneiverordn. Prax. 2004; 31: 66-7 | |
| M | 23 | MOAYYEDI, P. et al.: Eradication of Helicobacter pylori for non-ulcer dyspepsia. The Cochrane Database of Systematic Reviews 2008, Issue 3; Stand Febr. 2006 |
| R | 24 | MADISCH, A. et al.: Z. Gastroenterol. 2001; 39: 511-7 |
| R | 25 | VON ARNIM, U. et al.: Am. J. Gastroenterol. 2007; 102: 1268-75 |
| 26 | ADAM, B. et al.: Aliment. Pharmacol. Ther. 2005; 22: 357-63 | |
| 27 | Steigerwald Arzneimittelwerk: Schreiben vom 5. Mai 2008 | |
| 28 | Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM): Stufenplan - Schöllkraut-haltige Arzneimittel zur innerlichen Anwendung, Bescheid vom 9. Apr. 2008 | |
| 29 | BfArM: Stufenplan - Schöllkraut-haltige Arzneimittel zur innerlichen Anwendung, Bekanntmachung vom 6. Mai 2005 | |
| R | 30 | MERTZ, H. et al.: Am. J. Gastroenterol. 1998; 93: 160-5 |
| R | 31 | OTAKA, M. et al.: Aliment. Pharmacol. Ther. 2005; 21 (Suppl. 2): 42-6 |
| R | 32 | VAN KERKHOVEN, L.A.S. et al.: Clin. Gastroenterol. Hepatol. 2008; 6: 746-52 |
| 33 | SOO, S. et al.: Psychological interventions for non-ulcer dyspepsia. The Cochrane Database of Systematic Reviews 2008, Issue 3; Stand Jan. 2005 |
© 2008 arznei-telegramm, publiziert am 12. September 2008
Autor: Redaktion arznei-telegramm - Wer wir sind und wie wir arbeiten
Diese Publikation ist urheberrechtlich geschützt. Vervielfältigung sowie Einspeicherung und Verarbeitung in elektronischen Systemen ist nur mit Genehmigung des arznei-telegramm® gestattet.
