BEHANDLUNG DER HYPERTONIE
... neue Leitlinien korrigieren Empfehlungen zu Blutdruckwerten
In den vergangenen Jahren wurden in verschiedenen nationalen wie in internationalen Leitlinien und Empfehlungen zur Hochdruckbehandlung Bluckdruckzielwerte nach oben korrigiert.1-4 Insbesondere betrifft dies die für Hochdruckpatienten mit Diabetes mellitus, chronischen Nieren- oder kardiovaskulären Erkrankungen empfohlenen Zielwerte im so genannten normotensiven Bereich (unter 130/80 mmHg). Die europäischen Gesellschaften für Kardiologie und Hypertonie, die noch 2007 diese niedrigen Zielwerte für Hochrisikogruppen angeraten hatten,5 sind in der aktualisierten Leitlinie von 2013 davon abgerückt und empfehlen jetzt bei Diabetes einen Zielwert von unter 140/85 mmHg, bei chronischen Nierenerkrankungen mit Proteinurie von unter 130/90 mmHg und für die übrigen Patienten mit hohem Risiko Zielwerte von unter 140/90 mmHg (siehe Tabelle Seite 20).3 Die Leitlinien haben ihre Empfehlungen damit stärker der Evidenzbasis angepasst, die für die niedrigen Zielwerte mangelhaft ist. So findet ein 2009 erschienenes Cochrane-Review, in dem sieben randomisierte kontrollierte Studien mit insgesamt 22.089 Hochdruckpatienten ausgewertet werden, darunter auch Patienten mit Diabetes oder Nierenerkrankungen, keine Belege für einen Nutzen von Blutdruckzielwerten, die niedriger sind als unter 140/90 mmHg.6 Auch in der 2010 publizierten ACCORD-BP-Studie (a-t 2010; 41: 35-7) bleibt ein Nutzen eines systolischen Zielwerts von unter 120 mmHg im Vergleich zu unter 140 mmHg bei 4.733 Patienten mit Typ-2-Diabetes aus.7
Eine gute Aufbereitung der recht verworrenen Datenlage zu Blutdruckschwellen und -zielwerten bietet die jetzt erschienene US-amerikanische Hypertonieleitlinie, die ursprünglich als JNC 8” geplant war.4 Die Entstehungsgeschichte dieser Leitlinie ist nicht nur lang, sondern auch etwas kompliziert: Sie war konzipiert als achte Fassung des erstmals 1977 herausgegebenen Reports des Joint National Committee” (JNC) on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure” des US-amerikanischen National Heart, Lung and Blood Institute. Die Publikation des siebten Reports (JNC 7) liegt bereits zehn Jahre zurück (a-t 2003; 34: 57-8). Kurz vor Abschluss des JNC 8 verkündete die Behörde, die Entwicklung von Leitlinien einzustellen und medizinischen Fachgesellschaften zu übertragen. Anders als bei der im November 2013 veröffentlichten Leitlinie zur Cholesterinsenkung (vgl. a-t 2013; 44: 107-8) entschied sich das für den JNC 8 zuständige Gremium jedoch gegen eine Zusammenarbeit mit Fachgesellschaften und für eine unabhängige Fertigstellung und Publikation der Leitlinie.4
Beim JNC 8” handelt es sich nicht um eine umfassende Leitlinie. Die Autoren haben sich vielmehr auf drei zentrale Fragen beschränkt: 1. ob eine medikamentöse Therapie Erwachsener mit Hypertonie ab bestimmten Blutdruckwerten einen Nutzen bringt, 2. für welche Blutdruckzielwerte ein Nutzen belegt ist und 3. ob sich verschiedene Antihypertensiva hinsichtlich Nutzen und Schaden unterscheiden.* Die Leitlinie wurde nach einer strikten Methode entwickelt. Als Datenbasis werden ausschließlich randomisierte kontrollierte Studien mit patientenrelevanten Endpunkten herangezogen, die mittels systematischer Recherche erfasst werden. Studien, die auch Patienten ohne Hypertonie einschließen, wie etwa HOPE (vgl. a-t 2000; 31: 21-2), werden nicht berücksichtigt.4
| * | Auf das Thema der Auswahl von Antihypertensiva gehen wir in einer der kommenden Ausgaben des a-t ein. |
Für keine Patientengruppe wird ein Therapiebeginn bei Blutdruckwerten im normotensiven Bereich, also unter 140/90 mmHg empfohlen, ebenso wenig Blutdruckzielwerte, die niedriger liegen als unter 140/90 mmHg. Im Gegenteil: Wie die Leitlinie verdeutlicht, ist die Datenlage für die systolische Komponente des seit Jahrzehnten etablierten Blutdruckschwellenwerts von 140/90 mmHg, der die Grenze zur Diagnose eines Bluthochdrucks markiert, ebenfalls mangelhaft. Während der Nutzen einer Behandlungsschwelle bei diastolischen Werten von 90 mmHg und entsprechend der Nutzen eines therapeutisch angestrebten diastolischen Wertes unter 90 mmHg für Erwachsene ab 30 Jahren zumindest nach Einschätzung der Autoren gut durch Studien untermauert ist, gilt dies für den systolischen Schwellen- bzw. Zielwert von 140 mmHg nicht. Bei über 60-Jährigen mit systolischen Werten von mindestens 160 mmHg senkt eine antihypertensive Therapie mit Zielwerten von unter 150 mmHg** nach mehreren Studien8-10 das Risiko koronarer und zerebrovaskulärer Ereignisse sowie einer Herzinsuffizienz, bei über 80-Jährigen in einer Studie10 auch die Mortalität. Ein systolischer Zielwert von unter 140 mmHg bringt dagegen in zwei vergleichenden japanischen Studien11,12 mit insgesamt 7.678 Patienten über 65 Jahre und systolischen Ausgangswerten von mindestens 160 mmHg keinen Vorteil gegenüber Zielwerten von unter 160 bzw. 150 mmHg. Für unter 60-Jährige ohne Begleiterkrankungen liegen zu systolischen Schwellen- bzw. Zielwerten gar keine aussagekräftigen randomisierten kontrollierten Endpunktstudien vor. Nutzenbelege für das Erzielen eines bestimmten systolischen Wertes gibt es in dieser Altersgruppe bei gleichzeitigem Typ-2-Diabetes mit der UKPDS,13 aber auch hier wiederum nur für einen Zielwert von unter 150 mmHg (plus diastolisch unter 85 mmHg) im Vergleich zu unter 180/ 105 mmHg.4
| ** | In einer Studie8 Zielbereich zwischen 140 und 159 mmHg4; Endpunkte nicht in jeder Studie jeweils signifikant reduziert. |
Die UKPDS ist auch eine der beiden Studien, die die europäische Leitlinie3 für die Empfehlung eines diastolischen Zielwerts von unter 85 mmHg bei Diabetes anführt. Der Kontrollzielwert ist in der UKPDS jedoch sehr liberal gewählt (105 mmHg) und, wie die JNC-8”-Autoren einwenden, ein Vorteil gegenüber einem Zielwert von unter 90 mmHg durch die Studie somit nicht belegt. Unklar bleibt zudem, welcher Anteil des Effekts auf den angestrebten systolischen Zielwert in der Studie zurückgeht.4 Auch die zweite für den niedrigen diastolischen Zielwert bei Diabetes angeführte Studie, die HOT-Studie, eignet sich nicht als Beleg: Verglichen wurden hier bei mehr als 18.000 Patienten diastolische Zielwerte von unter 90, 85 bzw. 80 mmHg. In der Gesamtgruppe ergibt sich in dieser Studie im primären Endpunkt (Kombination kardiovaskulärer Ereignisse) kein Unterschied zwischen den Zielwerten. In der kleinen Subgruppe der Diabetespatienten (8%) soll sich unter dem niedrigsten Zielwert dagegen ein signifikanter Vorteil zeigen.14 Laut JNC-8”-Autoren lässt sich jedoch nicht sichern, dass die Subgruppe prädefiniert war. Die Post-hoc-Analyse bleibt somit ohne hinreichende Aussagekraft.4
Auch für Patienten mit chronischen Nierenerkrankungen sehen die JNC-8”-Autoren keine hinreichende Evidenz für Blutdruckzielwerte, die niedriger liegen als unter 140/ 90 mmHg. Die drei vorliegenden Studien, die solche niedrigen Zielwerte mit Standardzielwerten vergleichen, finden in den Gesamtgruppen jeweils keine signifikanten Effekte.15-17 Hinweise aus Subgruppenanalysen, dass Patienten mit Proteinurie möglicherweise von strafferer Blutdruckeinstellung profitieren, sind nicht konsistent und stammen zum Teil aus den nichtrandomisierten Extensionsphasen von zwei dieser Studien.18 Anders als die europäischen Leitlinienautoren3 stufen die JNC-8”-Autoren diese Analysen als nicht ausreichend robust für eine entsprechende Empfehlung ein.4
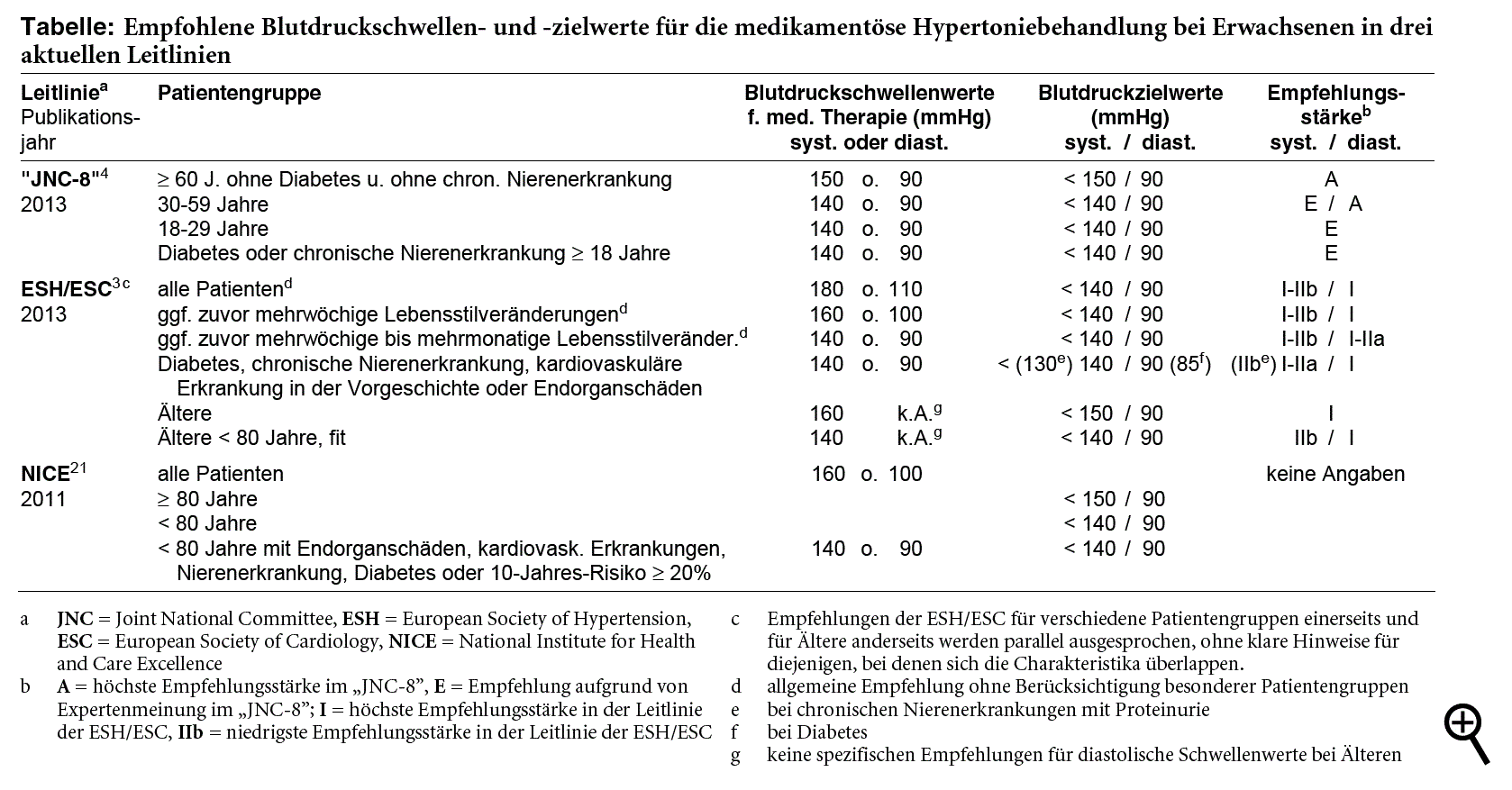
Aus dieser Datenlage leiten die JNC-8”-Autoren für über 60-Jährige ohne Diabetes und ohne chronische Nierenerkrankungen eine medikamentöse Behandlungsempfehlung ab systolisch 150 mmHg oder diastolisch 90 mmHg und einen Zielwert unter 150/90 mmHg ab. Ähnlich wie in der europäischen Leitlinie wird damit der systolische Schwellen- und Zielwert bei Älteren im Vergleich zur Vorversion nach oben korrigiert. Für alle übrigen einschließlich der Patienten mit Diabetes oder chronischer Nierenerkrankung wird eine Behandlung ab 140 bzw. 90 mmHg und ein Zielwert von unter 140/90 mmHg empfohlen. Die etablierten Schwellen- und Zielwerte von 140/90 mmHg werden somit weitgehend beibehalten, die vielfach unzureichende Evidenz aber dadurch verdeutlicht, dass die Mehrheit der Empfehlungen als Expertenmeinung deklariert ist (vgl. Tabelle).
Die Empfehlungen sind bestechend einfach, was ihre Umsetzung erleichtern dürfte. Die Beibehaltung des systolischen Zielwerts von unter 140 mmHg für Jüngere mag überraschen. Die Autoren begründen ihre ausdrücklich als Expertenmeinung deklarierte Empfehlung damit, dass es Evidenz wie bei den Älteren, die gegen einen Vorteil dieses Zielwerts im Vergleich zu einem höheren spricht, für jüngere Hypertoniepatienten nicht gibt und somit derzeit keinen zwingenden Grund, die bisherigen Empfehlungen zu korrigieren. Unterstützend kommt nach Meinung der Autoren die Beobachtung hinzu, dass viele erfolgreich eingestellte Patienten in Studien zum diastolischen Zielwert von unter 90 mmHg auch systolische Werte unter 140 mmHg erreichten. Ähnlich wird beim empfohlenen systolischen Zielwert für Diabetespatienten argumentiert, ebenfalls unter Einstufung als Expertenmeinung.4
Wir vermissen in der Leitlinie allerdings eine Diskussion der nach wie vor kontroversen Frage, inwieweit ein milder Bluthochdruck (systolisch 140 bis 159 mmHg, diastolisch 90 bis 99 mmHg) bei Patienten ohne Begleiterkrankungen, Endorganschäden oder Risikofaktoren der medikamentösen Therapie bedarf. Studien zum Therapiebeginn bei isolierten systolischen Werten in diesem Bereich liegen unseres Wissens nicht vor. An den maßgeblichen Studien zur Therapie eines milden diastolischen Bluthochdrucks haben auch Patienten mit höheren Werten teilgenommen. Ein Cochrane-Review19 zu der Frage, in dem größtenteils die individuellen Daten von zusammen 8.912 Teilnehmern aus vier Studien ausgewertet werden, findet keine signifikanten günstigen Effekte der medikamentösen Primärprävention bei milder Hypertonie. Selbst unter der Annahme, dass das relative Risiko bei diesen Patienten ebenso gesenkt würde wie bei Patienten mit schwererem Hochdruck, wäre nach den Daten aus der größten der ausgewerteten Studien20 der absolute Nutzen gering: Nach Schätzung der Autoren müssten 2.000 bzw. 641 Patienten ein Jahr lang behandelt werden, um einen Todesfall bzw. ein kardiovaskuläres Ereignis zu verhindern. Sie plädieren daher für eine große plazebokontrollierte randomisierte Studie, um die Nutzen-Schaden-Bilanz der medikamentösen primärpräventiven Therapie bei milder Hypertonie zu klären.19
Das britische NICE empfiehlt die medikamentöse Therapie bei milder Hypertonie nur bei erhöhtem kardiovaskulären Risiko (siehe Tabelle). Die Leitliniengruppe gibt aber zu bedenken, dass die unkomplizierte milde Hypertonie vor allem sonst gesunde jüngere Patienten betrifft, bei denen unklar ist, ob Nichtbehandlung das kardiovaskuläre Lebenszeitrisiko erhöht. Der Nutzen einer medikamentösen Therapie jüngerer Patienten mit unkomplizierter milder Hypertonie sollte daher nach Einschätzung des NICE vordringlich erforscht werden. Dabei hält das Institut Studien mit den herkömmlichen klinischen Endpunkten in dieser Patientengruppe aufgrund der im üblichen Zeitrahmen erwarteten geringen Ereignisrate für nicht machbar und schlägt daher Prüfung auf Endorganschäden als Surrogat- bzw. Intermediärparameter vor.21
Der Trend zu immer niedrigeren empfohlenen Blutdruckwerten in Leitlinien zur Hypertoniebehandlung ist gestoppt. In verschiedenen aktuellen Leitlinien werden die Werte bei älteren Patienten und bei Risikogruppen wie Diabetespatienten nach oben korrigiert und die Empfehlungen damit stärker der Datenlage angepasst.
In europäischen und US-amerikanischen Leitlinien werden für die meisten Patienten derzeit Schwellen- und Zielwerte von 140/90 mmHg empfohlen, für Ältere auch höhere systolische Werte. Das britische NICE sieht eine medikamentöse Therapie bei milder Hypertonie ohne weitere Risikofaktoren nicht vor.
In vielen Bereichen besteht hinsichtlich der optimalen Blutdruckschwellen- und Zielwerte nach wie vor großer Forschungsbedarf. Dies betrifft insbesondere die systolischen Zielwerte sowie die Frage des Nutzens einer medikamentösen Therapie bei unkomplizierter milder Hypertonie.
| (R = randomisierte Studie, M = Metaanalyse) | |
| 1 | MANCIA, G. et al.: J. Hypertens. 2009; 27: 2121-58 |
| 2 | Deutsche Hochdruckliga et al.: Neue Entwicklungen in der Hochdrucktherapie: Eine Bewertung durch die Deutsche Hochdruckliga e.V. DHL. Deutsche Gesellschaft für Hypertonie und Prävention; 2011
http://www.a-turl.de/?k=msde |
| 3 | MANCIA, G. et al.: Eur. Heart J. 2013; 34: 2159-219 |
| 4 | JAMES, P.A. et al.: JAMA, online publiziert am 18. Dez. 2013; doi:10.1001/jama.2013.284427 |
| 5 | MANCIA, G. et al.: Eur. Heart J. 2007; 28: 1462-536 |
| M 6 | ARGUEDAS, J.A. et al.: Treatment Blood Pressure Targets for Hypertension. Cochrane Database of Systematic Reviews, Stand Sept. 2008, Zugriff Febr. 2014 |
| R 7 | The ACCORD Study Group: N. Engl. J. Med. 2010; 362: 1575-85 |
| R 8 | SHEP Cooperative Research Group: JAMA 1991; 265: 3255-64 |
| R 9 | STAESSEN, J.A. et al.: Lancet 1997; 350: 757-64 |
| R 10 | BECKETT, N.S. et al.: N. Engl. J. Med. 2008; 358: 1887-98 |
| R 11 | JATOS Study Group: Hypertens. Res. 2008; 31: 2115-27 |
| R 12 | OGIHARA, T. et al.: Hypertension 2010; 56: 196-202 |
| R 13 | UK Prospective Diabetes Study Group: BMJ 1998; 317: 703-13 |
| R 14 | HANSSON, L. et al.: Lancet 1998; 351: 1755-62 |
| R 15 | KLAHR, S. et al.: N. Engl. J. Med. 1994; 330: 877-84 |
| R 16 | WRIGHT, J.T. et al.: JAMA 2002; 288: 2421-31 |
| R 17 | RUGGENENTI, P. et al.: Lancet 2005; 365: 939-46 |
| 18 | UPADHYAY, A. et al.: Ann. Intern. Med. 2011; 154: 541-8 |
| M 19 | DIAO, D. et al.: Pharmacotherapy for mild hypertension. Cochrane Database of Systematic Reviews, Stand Okt. 2011, Zugriff Febr. 2014 |
| R 20 | Medical Research Council Working Party: BMJ 1985; 291: 97-104 |
| 21 | NICE: The clinical management of primary hypertension in adults, Aug. 2011; http://www.nice.org.uk/nicemedia/live/13561/56007/56007.pdf |
© 2014 arznei-telegramm, publiziert am 14. Februar 2014
Autor: Redaktion arznei-telegramm - Wer wir sind und wie wir arbeiten
Diese Publikation ist urheberrechtlich geschützt. Vervielfältigung sowie Einspeicherung und Verarbeitung in elektronischen Systemen ist nur mit Genehmigung des arznei-telegramm® gestattet.
