Gute Blutzucker- und Blutdruckkontrolle wirkt sich günstig auf die Prognose bei jüngeren Diabetikern aus. Dieses Ergebnis steht im
Vordergrund der mit Spannung erwarteten größten und längsten Therapiestudie zum nicht insulinpflichtigen (Typ 2)-Diabetes mellitus, der UKPDS
(vgl. a-t 4 [1997], 41), die jetzt auf dem europäischen Diabetes-Kongress in Barcelona vorgestellt und gleichzeitig
publiziert wurde.1-4
ERGEBNISSE: Konstante Blutzuckereinstellung gelingt in keinem Studienarm. Die HbA1C-Werte steigen in allen Gruppen jährlich um
durchschnittlich 0,2% an. Unter intensivierter Therapie liegt der mittlere HbA1C-Wert jedoch mit 7,0% im Vergleich zu 7,9% unter konventioneller Therapie niedriger.
Die Differenz von knapp 1% bleibt über die Stu-diendauer erhalten. Diabetische Folgeerkrankungen nehmen unter intensivierter Behandlung um 3,2% (von
38,5% auf 35,3%) ab. In erster Linie schützt die straffe Blutzuckereinstellung vor mikrovaskulären Komplikationen (vgl. a-t 4 [1997], 41). Sterblichkeit und Schlaganfallhäufigkeit unterscheiden sich nicht, bei einem Trend zu weniger
Herzinfarkten. Optimierte Blutzuckerkontrolle bei etwa 30 Patienten verhindert nach diesen Daten eine diabetische Folgeerkrankung in zehn Jahren.
STUDIENDESIGN: Über 4.200 Patienten zwischen 25 und 65 Jahren mit neu festgestelltem Typ-2-Diabetes wurden seit 1977 nach
dreimonatiger Diätphase durchschnittlich zehn Jahre lang randomisiert "konventionell" oder "intensiviert" behandelt.
Ziele der konventionellen Therapie sind Nüchtern-Blutzucker unter 275 mg/dl und Symptomfreiheit. Unter straffer Einstellung soll der Wert 110 mg/dl nicht
übersteigen. Die konventionelle Behandlung beginnt mit Diät allein, die intensivierte zusätzlich mit einem Sulfonylharnstoff (Glibenclamid [EUGLUCON
N u.a.], Glipizid [GLIBENESE] oder dem hierzulande nicht mehr erhältlichen Chlorpropamid [früher DIABETORAL u.a.]) oder Insulin. Lässt sich das
jeweilige Therapieziel so nicht erreichen, werden orale Antidiabetika ergänzt oder auf Insulin umgestellt bzw. die Dosis erhöht. Patienten, die eingangs
einer Behandlung mit einem Sulfonylharnstoff zugeteilt wurden, erhalten bei Versagen zunächst zusätzlich Metformin (GLUCOPHAGE u.a.). Ein Teil der
übergewichtigen Diabetiker mit Body-Mass-Index über 30 kg/m2 nimmt das Biguanid von Anfang an ein. Knapp die Hälfte aller Patienten erhält
ab 1994 zusätzlich Acarbose (GLUCOBAY) oder Plazebo.
Eingebettet in diese Studie wird ab 1987 zusätzlich der Nutzen einer strengen Blutdruckkontrolle mit dem ACE-Hemmer Captopril (TENSOBON u.a.) oder dem
Betarezeptorenblocker Atenolol (TENORMIN u.a.) untersucht. Der Blutdruck soll dabei 150/85 mmHg nicht überschreiten (Kontrollgruppe 180/105 mmHg).
Reicht ein Wirkstoff nicht, wird der Reihenfolge nach ein Schleifendiuretikum, retardiertes Nifedipin (ADALAT RETARD u.a.), Methyldopa (PRESINOL u.a.) und
Prazosin (MINIPRESS u.a.) ergänzt.
|
Ein Unterschied zwischen Sulfonylharnstoffen und Insulin findet sich nicht. Die Studie ist jedoch nicht groß genug, um klinisch relevante
Unterschiede hinsichtlich Herzinfarkt- und Schlaganfallhäufigkeit sowie Sterblichkeit mit hinreichender Sicherheit auszuschließen. Da Patienten mit
manifester koronarer Herzkrankheit nicht aufgenommen wurden, kann die UKPDS auch den Verdacht auf kardiotoxische Effekte von Sulfonylharnstoffen nicht
ausräumen (vgl. a-t 8 [1997], 85). Chlorpropamid verhindert mikrovaskuläre Folgeschäden weniger gut
als andere Sulfonylharnstoffe oder Insulin.
Überraschend kommen die ausgesprochen günstigen Ergebnisse der Monotherapie mit Metformin bei Übergewicht. Unter der Einnahme
liegt das mittlere HbA1c bei 7,4%. Im Vergleich zur konventionellen Therapie mindert das Biguanid die Gesamtzahl diabetischer Komplikationen um 10,2% (von 38,9%
auf 28,7%), Herzinfarkte um 6,4% (von 17,8% auf 11,4%) und die Sterblichkeit um 7% (von 21,6% auf 14,6%). Metformin schneidet somit bei Übergewicht besser
ab als Sulfonylharnstoffe oder Insulin. Zu berücksichtigen ist aber die lange Liste der Kontraindikationen gegen Biguanide, die das Risiko der bedrohlichen
Laktatazidose durch diese Mittel steigern (siehe Tabelle). Bei vier von fünf Diabetikern liegt mindestens eine Gegenanzeige vor. Korrekte Anwendung
vorausgesetzt, müssen etwa 10 bzw. 14 Patienten zehn Jahre lang Metformin einnehmen, um eine diabetische Folgeerkrankung bzw. einen Todesfall zu
verhindern.
Die Kombination eines Sulfonylharnstoffs mit Metformin gefährdet dagegen Patienten: Die Gesamtsterblichkeit steigt um 6% (von 12% unter
Sulfonylharnstoff allein auf 18%). In neuem Licht erscheinen jetzt auch die Daten über sieben Todesfälle unter Metformin aus amerikanischen Studien. Die
Übersterblichkeit löste 1996 in den USA eine heftige Kontroverse um die Sicherheit des Biguanids aus (a-t 7
[1996], 72). Sechs der sieben Verstorbenen hatten aber zum Zeitpunkt des Todes eine Kombination aus Sulfonylharnstoff und Metformin eingenommen (a-t 1 [1997], 14). Die Number needed to harm (NNH) beträgt 16 über zehn Jahre.
Daten zum Einfluss von Acarbose auf klinische Endpunkte liegen nicht vor. Das HbA1c sinkt um durchschnittlich 0,2%. Jeder zweite Patient setzt das Mittel wegen
Magen-Darm-Beschwerden ab.
Durch intensivierte Hochdruckbehandlung werden mittlere Blutdruckwerte von 144/82 mmHg erzielt im Vergleich zu 154/87 mmHg in der weniger straff
geführten Kontrollgruppe. Über 60% der Diabetiker benötigen dazu zwei oder mehr Antihypertensiva. Die strengere Einstellung senkt mikro- und
makrovaskuläre Komplikationen, vor allem Schlaganfälle (um 3,7% [von 8,7% auf 5%]) und diabetische Retinopathie. Diabetes-bedingte Todesfälle
gehen um 5,1% (von 15,9% auf 10,8%) zurück. Um eine diabetische Folgeerkrankung bzw. einen Diabetes-bedingten Todesfall zu verhindern, sind etwa 11
bzw. 20 Patienten acht Jahre lang streng antihypertensiv zu behandeln.
Im Vergleich zwischen Atenolol und Captopril lässt sich ein Trend zu weniger Todesfällen und diabetischen Folgeerkrankungen unter
dem Betablocker erkennen. Ein signifikanter Unterschied ergibt sich nicht. Ob Betablocker für Diabetiker tatsächlich günstiger sind als ACE-Hemmer,
muss sich in größeren Studien erweisen.
UNERWÜNSCHTE WIRKUNGEN: Alle Patienten nehmen im Laufe der Studie an Gewicht zu, unter Sulfonylharnstoffen und Insulin deutlich mehr als
unter konventioneller Therapie und unter Metformin. Die Zahl der Patienten mit mindestens einer schweren Unterzuckerung, die Fremdhilfe erfordert, ist unter
Glibenclamid mit jährlich 1,2% und Insulin mit 1,8% höher als unter konventioneller Behandlung (0,7%) und unter Metformin (0,6%).
Einnahme des ACE-Hemmers wird vor allem wegen Husten (4%) und Niereninsuffizienz (1%) abgebrochen, Betablockertherapie in erster Linie wegen
Bronchospasmen (6%), kalter Füße oder Claudicatio intermittens (4%) und Potenzstörungen (2%).
FOLGERUNGEN: Die Daten der UKPDS gelten nur für jüngere Typ-2-Diabetiker. Die strengere Blutzuckereinstellung verringert die Rate
mikrovaskulärer Komplikationen bei unter 65-jährigen deutlich. Ein HbA1c unter 7% ist anzustreben. Schwere Unterzuckerungen sind zu vermeiden. Ob
ältere Patienten von strafferer Blutzuckerkontrolle profitieren, lässt sich mit dieser Studie nicht beantworten.
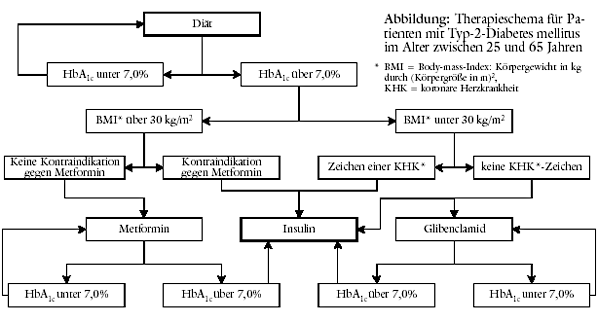
Die Behandlung beginnt mit Diät. Bei unzureichendem Erfolg wird sie durch Arzneimittel ergänzt (siehe Flussdiagramm). Übergewichtige ohne
Biguanidkontraindikation profitieren von Metformin (GLUCOPHAGE u.a.; maximal 2.550 mg/Tag). Bei Normalgewichtigen ohne koronare Herzkrankheit kann die
Pharmakotherapie mit Glibenclamid (EUGLUCON N u.a.; maximal 14 mg/Tag) oder Insulin (keine Dosisbegrenzung) anfangen.

Wegen möglicher kardiotoxischer Effekte von Sulfonylharnstoffen empfiehlt es sich, bei koronarer Herzkrankheit nur Insulin zu verwenden.
Sulfonylharnstoffe können sich in ihrem Einfluss auf mikrovaskuläre Folgeschäden unterscheiden. Von der Verwendung neuerer Abkömmlinge
wie Glimepirid (AMARYL, a-t 1 [1998], 2), deren Nutzen nicht geprüft ist, ist abzuraten. Dies gilt auch für Acarbose (GLUCOBAY), solange ein klinischer
Nutzen nicht belegt ist.
Langjährige gute Blutzuckereinstellung gelingt bei den wenigsten mit Diät und oralen Antidiabetika allein. Da die Kombination von Sulfonylharnstoffen mit
Metformin die Sterblichkeit steigert, ist bei unzureichender Kontrolle durch orale Antidiabetika (HbA1c über 7%) Insulin zu bevorzugen.
Die Ergebnisse der UKPDS unterstreichen erneut den hohen Stellenwert einer guten antihypertensiven Therapie. Ziel ist ein Blutdruck unter 140/85 mmHg. ACE-
Hemmer schützen nicht besser vor mikro- und makrovaskulären Komplikationen als Betablocker. Wie andere Interventionsstudien (z.B. SHEP**, a-t 2 [1997], 22) erkennen lassen, profitieren auch ältere Diabetiker. Meist werden für die gute Einstellung
mehrere Hochdruckmittel benötigt. In erster Linie kommen Diuretika, Betablocker (a-t 9 [1998], 82) und ACE-
Hemmer in Betracht. Kalziumantagonisten sollen nach Möglichkeit nicht verwendet werden (a-t 4 [1998],
44).
1 | UK Prospective Diabetes Study Group: Lancet 352 (1998), 837 |
2 | Dies.: Lancet 352 (1998), 854 |
3 | Dies.: Brit. Med. J. 317 (1998), 703 |
4 | Dies.: Brit. Med. J. 317 (1998), 713
|
|
* | UKPDS = United Kingdom Prospective Diabetes
Study |
|
** | SHEP = Systolic Hypertension in the Elderly Program |
|


